Leucemia promielocítica aguda - Acute promyelocytic leukemia
| Leucemia promielocítica aguda | |
|---|---|
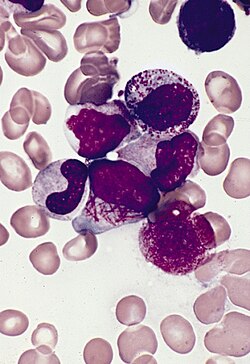 | |
| Esfregaço de medula óssea de um paciente com leucemia promielocítica aguda, mostrando promielócito anormal característico com vários bastonetes de Auer | |
| Especialidade | Hematologia e oncologia |
A leucemia promielocítica aguda ( APML , APL ) é um subtipo de leucemia mieloide aguda (LMA), um câncer dos glóbulos brancos . No APL, há um acúmulo anormal de granulócitos imaturos chamados promielócitos . A doença é caracterizada por uma translocação cromossómica que envolve o ácido retinóico receptor alfa ( RARa ou RARA ) gene e se distingue de outras formas de AML por sua capacidade de resposta a todos- trans ácido retinóico (ATRA; também conhecido como ácido retinóico) terapia. A leucemia promielocítica aguda foi caracterizada pela primeira vez em 1957 por médicos franceses e noruegueses como uma doença fatal hiperaguda, com um tempo médio de sobrevivência de menos de uma semana. Hoje, os prognósticos melhoraram drasticamente; As taxas de sobrevivência de 10 anos são estimadas em aproximadamente 80-90% de acordo com um estudo.
sinais e sintomas
Os sintomas tendem a ser semelhantes aos da LMA em geral, sendo os seguintes sintomas possíveis:
- Anemia
- Fadiga
- Fraqueza
- Arrepios
- Depressão
- Dificuldade em respirar ( dispneia )
- Plaquetas baixas ( trombocitopenia ) levando a sangramento fácil
- Febre
- Infecção como resultado de neutrófilos baixos ( neutropenia )
- Glóbulos brancos elevados ( leucocitose )
- Coagulopatia (incluindo DIC )
O sangramento fácil de plaquetas baixas pode incluir:
- Hematomas ( equimoses )
- Sangramento gengival
- O nariz sangra ( epistaxe )
- Aumento do sangramento menstrual ( menorragia )
Patogênese
A leucemia promielocítica aguda é caracterizada por uma translocação cromossômica envolvendo o gene do receptor alfa do ácido retinóico no cromossomo 17 ( RARA ). Em 95% dos casos de APL, o gene do receptor alfa do ácido retinóico ( RARA ) no cromossomo 17 está envolvido em uma translocação recíproca com o gene da leucemia promielocítica ( PML ) no cromossomo 15 , uma translocação denotada como t (15; 17) (q24 ; q21). O receptor RAR é dependente do ácido retinóico para a regulação da transcrição.
Oito outros rearranjos de genes raros têm sido descritos na APL fusão RARA para promielocítica dedo leucemia zinco ( PLZF também conhecido como ZBTB16 ), nucleofosmina ( NPM1 ), matriz nuclear associado ( NUMA1 ), transdutor de sinal e activador de 5b transcrição ( STAT5B ), protea-cinase Uma subunidade regulatória 1α ( PRKAR1A ), fator que interage com PAPOLA e CPSF1 ( FIP1L1 ), corepressor BCL6 ( BCOR ) ou dobra de ligação de oligonucleotídeo / oligossacarídeo contendo genes 2A ( OBFC2A, também conhecido como NABP1 ). Alguns desses rearranjos são sensíveis ao ATRA ou têm sensibilidade desconhecida ao ATRA porque são muito raros; STAT5B / RARA e PLZF / RARA são conhecidos por serem resistentes ao ATRA.
A fusão de PML e RARA resulta na expressão de uma proteína híbrida com funções alteradas. Esta proteína de fusão liga-se com maior afinidade a locais no DNA da célula, bloqueando a transcrição e a diferenciação dos granulócitos. Ele faz isso aumentando a interação da molécula do co-repressor nuclear (NCOR) e da histona desacetilase (HDAC). Embora se acredite que a translocação cromossômica envolvendo RARA seja o evento inicial, são necessárias mutações adicionais para o desenvolvimento da leucemia.
A fusão do gene RAR-α / PLZF produz um subtipo de APL que não responde à terapia com tretinoína e é menos responsivo à quimioterapia com antraciclina padrão, portanto, levando a resultados piores em longo prazo neste subconjunto de pacientes.
Diagnóstico
A leucemia promielocítica aguda pode ser distinguida de outros tipos de LMA com base no exame microscópico do esfregaço ou de um aspirado de medula óssea ou biópsia, bem como na descoberta do rearranjo característico. A presença de promielócitos contendo múltiplos bastonetes de Auer (denominados células fagot ) no esfregaço de sangue periférico é altamente sugestiva de leucemia promielocítica aguda. O diagnóstico definitivo requer testes para o gene de fusão PML / RARA . Isso pode ser feito por reação em cadeia da polimerase (PCR), hibridização fluorescente in situ (FISH) ou citogenética convencional de sangue periférico ou medula óssea. Essa mutação envolve uma translocação do braço longo dos cromossomos 15 e 17. Em raras ocasiões, pode ocorrer uma translocação críptica que não pode ser detectada por teste citogenético; nessas ocasiões, o teste de PCR é essencial para confirmar o diagnóstico.
Tratamento
Tratamento inicial
APL é única entre as leucemias, devido à sua sensibilidade a todos- trans ácido retinóico (ATRA; tretinoína), a forma de ácido de vitamina A . O tratamento com ATRA dissocia o complexo NCOR-HDACL do RAR e permite a transcrição e diferenciação do DNA dos promielócitos leucêmicos imaturos em granulócitos maduros, visando o fator de transcrição oncogênico e sua ação aberrante . Ao contrário de outras quimioterapias, o ATRA não mata diretamente as células malignas. O ATRA induz a diferenciação terminal dos promielócitos leucêmicos, após o que essas células malignas diferenciadas sofrem apoptose espontânea por conta própria. O ATRA sozinho é capaz de induzir a remissão, mas tem vida curta na ausência de quimioterapia "tradicional" concomitante. A partir de 2013, o padrão de tratamento para quimioterapia concomitante tornou-se trióxido de arsênio , que combinado com ATRA é denominado ATRA-ATO; antes de 2013, o padrão de tratamento era quimioterapia à base de antraciclina (por exemplo , daunorrubicina , doxorrubicina , idarrubicina ou mitoxantrona ). Ambas as quimioterapias resultam em uma remissão clínica em aproximadamente 90% dos pacientes com trióxido de arsênio, tendo um perfil de efeitos colaterais mais favorável.
A terapia com ATRA está associada ao efeito colateral único da síndrome de diferenciação . Está associada ao desenvolvimento de dispneia , febre, ganho de peso, edema periférico e é tratada com dexametasona . A etiologia da síndrome do ácido retinóico foi atribuída à síndrome de vazamento capilar da liberação de citocinas dos promielócitos em diferenciação.
O anticorpo monoclonal, gemtuzumabe ozogamicina , tem sido usado com sucesso como um tratamento para APL, embora tenha sido retirado do mercado dos EUA devido a preocupações com relação à toxicidade potencial da droga e não é atualmente comercializado na Austrália, Canadá ou Reino Unido. Administrado em conjunto com ATRA, produz uma resposta em cerca de 84% dos pacientes com APL, que é comparável à taxa observada em pacientes tratados com ATRA e terapia à base de antraciclina. Produz menos cardiotoxicidade do que os tratamentos à base de antraciclina e, portanto, pode ser preferível nesses pacientes.
Terapia de manutenção
Após a indução da remissão estável, o padrão de tratamento anterior era submeter-se a 2 anos de quimioterapia de manutenção com metotrexato , mercaptopurina e ATRA. Uma parte significativa dos pacientes teve recidiva sem terapia de consolidação. No estudo europeu de APL de 2000, a taxa de recaída de 2 anos para aqueles que não receberam quimioterapia de consolidação (ATRA não incluído) foi de 27% em comparação com 11% naqueles que receberam terapia de consolidação (p <0,01). Da mesma forma, no estudo de APL dos EUA de 2000, as taxas de sobrevivência naqueles que receberam manutenção com ATRA foi de 61% em comparação com apenas 36% sem manutenção com ATRA.
No entanto, pesquisas recentes sobre terapia de consolidação após ATRA-ATO, que se tornou o tratamento padrão em 2013, descobriram que a terapia de manutenção em pacientes de baixo risco após esta terapia pode ser desnecessária, embora isso seja controverso.
Doença recidivante ou refratária
Trióxido de arsênio (As 2 O 3 ) está sendo avaliado atualmente para o tratamento de doença recidivante / refratária. Foi relatada remissão com trióxido de arsênio. Estudos demonstraram que o arsênio reorganiza os corpos nucleares e degrada a proteína de fusão PML-RAR mutante. O arsênico também aumenta a atividade da caspase, que então induz a apoptose . Isso reduz a taxa de recaída para pacientes de alto risco. No Japão, um retinoide sintético, o tamibaroteno , está licenciado para uso como tratamento para APL resistente ao ATRA.
Agentes de investigação
Algumas evidências apoiam a potencial utilidade terapêutica dos inibidores da histona desacetilase , como o ácido valpróico ou o vorinostat no tratamento de APL. De acordo com um estudo, um extrato de canela tem efeito sobre o processo apoptótico em células HL-60 de leucemia mielóide aguda.
Prognóstico
O prognóstico é geralmente bom em relação a outras leucemias. Devido ao início agudo em comparação com outras leucemias, a morte precoce é comparativamente mais comum. Se não for tratada, tem sobrevida média de menos de um mês. Ela foi transformada de uma doença altamente fatal em uma doença altamente curável. A causa da morte prematura é mais comumente sangramento severo, freqüentemente hemorragia intracraniana . A morte precoce por hemorragia ocorre em 5–10% dos pacientes em países com acesso adequado a cuidados de saúde e 20–30% dos pacientes em países menos desenvolvidos. Os fatores de risco para morte precoce devido a hemorragia incluem diagnóstico tardio, início tardio do tratamento e contagem alta de leucócitos na admissão. Apesar dos avanços no tratamento, as taxas de mortalidade precoce permaneceram relativamente constantes, conforme descrito por vários grupos, incluindo Scott McClellan, Bruno Medeiros e Ash Alizadeh na Universidade de Stanford .
As taxas de recaída são extremamente baixas. A maioria das mortes após a remissão são de outras causas, como doenças malignas secundárias, que em um estudo ocorreu em 8% dos pacientes. Neste estudo, as doenças malignas secundárias foram responsáveis por 41% das mortes e as doenças cardíacas, 29%. As taxas de sobrevivência foram de 88% aos 6,3 anos e 82% aos 7,9 anos.
Em outro estudo, a taxa de sobrevivência de 10 anos foi estimada em aproximadamente 77%.
Epidemiologia
A leucemia promielocítica aguda representa 10–12% dos casos de LMA. A idade média é de aproximadamente 30–40 anos, que é consideravelmente mais jovem do que os outros subtipos de LMA (70 anos). A incidência é maior entre indivíduos de origem latino-americana ou sul-europeia. Também pode ocorrer como uma malignidade secundária naqueles que recebem tratamento com inibidores da topoisomerase II (como as antraciclinas e o etoposídeo ) devido aos efeitos carcinogênicos desses agentes, com pacientes com câncer de mama representando a maioria desses pacientes. Cerca de 40% dos pacientes com APL também têm uma anormalidade cromossômica, como trissomia 8 ou isocromossomo 17, que não parecem ter impacto nos resultados de longo prazo.
Referências
links externos
| Classificação | |
|---|---|
| Fontes externas |
- Sanz, Miguel A .; Grimwade, David; Tallman, Martin S .; Lowenberg, Bob; Fenaux, Pierre; Estey, Elihu H .; Naoe, Tomoki; Lengfelder, Eva; Büchner, Thomas; Döhner, Hartmut; Burnett, Alan K .; Lo-Coco, Francesco (2009). "Manejo da leucemia promielocítica aguda: Recomendações de um painel de especialistas em nome da Rede Européia de Leucemia " . Sangue . 113 (9): 1875–1891. doi : 10.1182 / blood-2008-04-150250 . hdl : 1765/18239 . PMID 18812465 .
- Conselho Editorial do PDQ Adult Treatment (2002–2020). "Tratamento de leucemia mieloide aguda em adultos (PDQ®): versão do paciente". Tratamento de leucemia mieloide aguda em adultos (PDQ®) . Instituto Nacional do Câncer (EUA). PMID 26389377 .