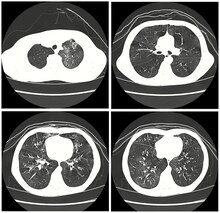
Bronquiolite obliterante - Bronchiolitis obliterans
| Bronquiolite obliterante | |
|---|---|
| Outros nomes | Bronquiolite constritiva, bronquiolite obliterativa, pulmão pipoca |
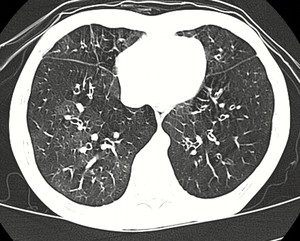 | |
| Tomografia computadorizada de alta resolução mostrando bronquiolite obliterante com atenuação em mosaico, bronquiectasia, aprisionamento de ar e espessamento brônquico | |
| Especialidade |
Pneumologia |
| Sintomas | Tosse seca, falta de ar, respiração ofegante , sensação de cansaço |
| Início usual | Piora ao longo de semanas a meses |
| Causas | Vapores tóxicos, infecções respiratórias, distúrbio do tecido conjuntivo , após um transplante de medula óssea ou coração-pulmão |
| Método de diagnóstico | Tomografia computadorizada , testes de função pulmonar , biópsia pulmonar |
| Diagnóstico diferencial | Asma |
| Tratamento | Corticosteroides , medicamento imunossupressor , transplante de pulmão |
| Prognóstico | Frequentemente pobre |
| Frequência | Cru |
A bronquiolite obliterante (BO) , também conhecida como bronquiolite obliterativa , bronquiolite constritiva e pulmão pipoca , é uma doença que resulta na obstrução das menores vias aéreas dos pulmões ( bronquíolos ) devido à inflamação . Os sintomas incluem tosse seca, falta de ar, respiração ofegante e cansaço . Esses sintomas geralmente pioram ao longo de semanas a meses. Não está relacionada à pneumonia criptogênica em organização , anteriormente conhecida como bronquiolite obliterante, pneumonia em organização.
As causas incluem inalar gases tóxicos, infecções respiratórias, distúrbios do tecido conjuntivo ou complicações após um transplante de medula óssea ou coração-pulmão . Os sintomas podem não ocorrer até duas a oito semanas após a exposição tóxica ou infecção. O mecanismo subjacente envolve a inflamação que resulta na formação de tecido cicatricial . O diagnóstico é feito por tomografia computadorizada , testes de função pulmonar ou biópsia pulmonar . Uma radiografia de tórax costuma ser normal.
Embora a doença não seja reversível, os tratamentos podem retardar o agravamento. Isso pode incluir o uso de corticosteroides ou medicamentos imunossupressores . Um transplante de pulmão pode ser oferecido. Os resultados são geralmente ruins, com a maioria das pessoas morrendo em meses ou anos.
A bronquiolite obliterante é rara na população em geral. No entanto, afeta cerca de 75% das pessoas em dez anos após um transplante de pulmão e até 10% das pessoas que receberam um transplante de medula óssea de outra pessoa. A condição foi claramente descrita pela primeira vez em 1981. Descrições anteriores ocorreram já em 1956, com o termo "bronquiolite obliterante" usado pela primeira vez por Reynaud em 1835.
sinais e sintomas
A bronquiolite obliterante resulta no agravamento da falta de ar , respiração ofegante e tosse seca . Os sintomas podem começar gradualmente ou sintomas graves podem ocorrer repentinamente. Esses sintomas representam um padrão obstrutivo irreversível com a terapia broncodilatadora e precisam estar relacionados a vários insultos pulmonares. Esses insultos incluem danos por inalação, lesão autoimune pós-transplante, doença pós-infecciosa, reações a medicamentos e várias doenças autoimunes.
Causa
A bronquiolite obliterante tem muitas causas possíveis, incluindo doença vascular do colágeno , rejeição do transplante em pacientes com transplante de órgãos , infecção viral ( adenovírus , vírus sincicial respiratório , influenza , HIV , citomegalovírus ), síndrome de Stevens-Johnson , pneumonia por Pneumocystis , reação a drogas, aspiração e complicações de prematuridade ( DBP ), e a exposição aos fumos tóxicos, incluindo diacetil , dióxido de enxofre , dióxido de azoto , amoníaco , cloro , cloreto de tionilo , isocianato de metilo , fluoreto de hidrogénio , brometo de hidrogénio , cloreto de hidrogénio , sulfureto de hidrogénio , fosgénio , poliamida-amina corantes , gás mostarda e ozônio . Também pode estar presente em pacientes com DII , lúpus eritematoso sistêmico , artrite idiopática juvenil , artrite reumatoide , DRGE , nefropatia por IgA e ataxia telangiectasia . Carvão ativado é conhecido por causar isso quando aspirado. A ingestão de grandes doses de papaverina no vegetal Sauropus androgynus causou isso. Além disso, o distúrbio pode ser idiopático (sem causa conhecida).
Transplante de pulmão
A bronquiolite obliterante é uma complicação comum em transplantes de pulmão porque os pulmões transplantados apresentam maior risco de aloimunização em comparação com os pulmões saudáveis. A doença é freqüentemente denominada síndrome de bronquiolite obliterante (BOS) no contexto de pós-transplante de pulmão e transplante de células-tronco hematopoéticas (TCTH). Os pacientes que desenvolvem BOS pós-transplante de pulmão variam em latência e gravidade da doença. Os pacientes geralmente apresentam, inicialmente, função pulmonar normal no teste de função pulmonar e radiografias de tórax normais. À medida que a doença progride, eles começam a ter sintomas de falta de ar, tosse e respiração ofegante à medida que a função pulmonar diminui. O Journal of Heart and Lung Transplantation publicou diretrizes atualizadas em 2001 para classificar a gravidade da BOS. As diretrizes originais e o sistema de classificação foram publicados em 1993 pela International Society for Heart and Lung Transplantation. Seu sistema de pontuação é baseado nas mudanças no VEF 1 em pacientes desde sua linha de base. Quando os pacientes são diagnosticados pela primeira vez com BOS, eles têm sua função pulmonar basal estabelecida por meio de testes de função pulmonar no momento do diagnóstico. O sistema de pontuação BOS é o seguinte:
BOS 0: FEV 1 > 90% da linha de base e FEF 25-75 > 75% da linha de base
BOS 0-p: FEV 1 81-89% da linha de base e / ou FEF 25-75 <= 75% da linha de base
BOS 1: FEV 1 66-80% da linha de base
BOS 2: FEV 1 51-65% da linha de base
BOS 3: FEV 1 50% ou menos da linha de base
O sistema de pontuação mostra um aumento da gravidade da doença à medida que o número de BOS aumenta.
Transplante de células-tronco hematopoéticas
A bronquiolite obliterante afeta até 5,5% das pessoas que fizeram o TCTH. Um dos maiores fatores de risco após o TCTH é o desenvolvimento de GVHD com risco de 14%. Outros fatores de risco pós-transplante, incluindo uso de tabaco, idade do doador, idade do receptor, menor relação VEF1 / CVF basal, raça não branca, níveis periféricos e menores de IgG circulante. Os estudos, no entanto, mostraram resultados mistos em relação a esses outros fatores de risco. Foi demonstrada uma associação entre o aumento do uso de células-tronco periféricas e o risco de desenvolver bronquiolite obliterante. Além disso, a pesquisa mostrou um risco aumentado de desenvolver a doença no primeiro ano de transplante se a pessoa for infectada com o vírus sincicial respiratório ou vírus parainfluenza nos primeiros 100 dias após o transplante.
Inalantes
Existem muitos inalantes industriais que são conhecidos por causar vários tipos de bronquiolite, incluindo bronquiolite obliterante.
Trabalhadores industriais que apresentaram bronquiolite:
- operários de náilon
- trabalhadores que borrifam impressões em tecidos com corantes de poliamida-amina
- trabalhadores da bateria que estão expostos a vapores de cloreto de tionila
- trabalhadores em fábricas que usam ou fabricam aromatizantes como diacetil
O diacetil é um produto químico usado para produzir o sabor artificial de manteiga em muitos alimentos, como doces e pipoca de micro-ondas, e que ocorre naturalmente em vinhos. Isso chamou a atenção do público pela primeira vez quando oito ex-funcionários da fábrica de pipoca Gilster-Mary Lee em Jasper, Missouri, desenvolveram bronquiolite obliterante. Em função desse evento, a bronquiolite obliterante passou a ser referida na mídia popular como "pulmão pipoca" ou "pulmão trabalhador pipoca". É também referida como "doença pulmonar relacionada com aromatizantes".
Pós-infeccioso
Normalmente encontrada em crianças pequenas e é a causa mais comum nessa idade. Geralmente ocorre após uma infecção viral de adenovírus (tipos 3, 7 e 21), sarampo (rubéola), micoplasma, CMV, influenza e parainfluenza. A síndrome de Swyer-James é uma complicação rara da bronquiolite obliterante causada pelo sarampo ou adenovírus. A bronquiolite obliterante pós-infecciosa é mais comum no hemisfério sul, principalmente em países como Brasil, Argentina, Austrália, Chile e Nova Zelândia. Houve uma grande prevalência da doença nessas áreas durante a década de 1990 e início de 2000. Em um hospital em Buenos Aires, o Hospital Infantil Ricardo Gutiérrez, a doença representou 14% da população respiratória de pacientes internados de 1993 a 2002. Assim, muitas das informações sobre bronquiolite obliterante pós-infecciosa vieram de pesquisas na América do Sul . Os fatores de risco mais significativos para a doença são a infecção por adenovírus e a necessidade de suporte ventilatório. Em contraste com outra causa de bronquiolite obliterante em crianças, a síndrome de Steven Johnson , a bronquiolite obliterante pós-infecciosa tende a ser uma doença crônica, mas não progressiva. A doença pode ter impactos variáveis nas crianças e em sua qualidade de vida, que tem sido estudada por meio de testes de função pulmonar, bem como em sua tolerância ao exercício. Crianças com função pulmonar mais baixa com base em seus testes de função pulmonar, têm menor tolerância ao exercício, o que aumenta o impacto da doença na função cardiovascular, pois não são capazes de manter a aptidão aeróbica adequada para a idade. Em última análise, isso afeta suas atividades de vida diária (AVDs) e sua qualidade de vida no futuro.
Poços de queima
Uma forma de bronquiolite constritiva está começando a se manifestar nos veteranos do Iraque e do Afeganistão. Tem sido atribuído a veteranos expostos a fossas de queima de lixo. Os veteranos apresentam falta de ar e outros sintomas semelhantes aos da asma. A única maneira de diagnosticar essa condição é fazer uma biópsia pulmonar, enquanto as radiografias de tórax e as tomografias computadorizadas voltam ao normal. O governo ainda nega que haja qualquer correlação entre poços de queima e problemas de saúde, mas o governo iniciou um "Registro de riscos aerotransportados e poço aberto" para começar a rastrear a saúde de veteranos que foram expostos a poços de queima para ver se há uma conexão .
Cigarros eletrônicos
A American Lung Association lista cigarros eletrônicos com sabor como um risco em 2016. A Health Canada , no entanto, não viu nenhum caso em 2019. Public Health England escreve que a associação surgiu como "alguns aromatizantes usados em líquidos eletrônicos para fornecer uma manteiga sabor contém o químico diacetil ... no entanto, o diacetil é proibido como ingrediente de e-cigarros e e-líquidos no Reino Unido. "
Mecanismo
O mecanismo subjacente envolve lesão e inflamação das células epiteliais e subepiteliais. Essas células, então, perdem a capacidade de reparar o tecido, em particular, perdem a capacidade de regenerar a camada epitelial ou externa, levando ao crescimento excessivo de células que causam cicatrizes . Existem várias vias da doença, incluindo fibrótica, linfocítica e mediada por anticorpos que foram descritas. No entanto, embora cada caminho tenha um ponto de partida e uma causa mais exclusivos, o resultado final ainda é lesão e inflamação, levando à formação de cicatrizes no tecido pulmonar. O tecido cicatrizado então torna a fase de expiração da respiração mais difícil, fazendo com que o ar não seja expelido dos pulmões. Isso é denominado "aprisionamento de ar", que pode ser visto em imagens médicas. Como a cicatriz é irreversível, a doença geralmente não melhora com o tempo e, dependendo da estimulação, pode evoluir para a morte.
Diagnóstico
A bronquiolite obliterante é freqüentemente diagnosticada com base nos sintomas de doença pulmonar obstrutiva após lesão pulmonar. O diagnóstico definitivo é por biópsia, mas devido à distribuição variável das lesões, levando a exames falsamente negativos, e ao caráter invasivo desse procedimento, muitas vezes não é realizado. Vários testes são frequentemente necessários para diagnosticar bronquiolite obliterante, incluindo espirometria , testes de capacidade de difusão do pulmão ( DLCO ), testes de volume pulmonar , radiografias de tórax , TC de alta resolução (TCAR) e biópsia pulmonar .
Teste de função pulmonar
Os testes de espirometria geralmente mostram um padrão obstrutivo e é a apresentação mais comum. A capacidade vital forçada (CVF) ligeiramente reduzida ao normal e a relação VEF 1 / CVF e volume expiratório forçado (VEF) reduzidos com pouca ou nenhuma correção com o uso de broncodialatores são achados comuns. Os testes de volume pulmonar podem mostrar hiperinsuflação (ar excessivo nos pulmões causado por aprisionamento de ar ). Os testes de capacidade de difusão do pulmão ( DLCO ) geralmente são normais; pessoas com OB em estágio inicial são mais propensas a ter DLCO normal. O VEF1 (volume expiratório forçado em 1 segundo) deve estar acima de 80% dos valores previstos para ser considerado normal. A bronquiolite obliterante reduz isso para entre 16% e 21%.
Imagens médicas
No início da doença, a radiografia de tórax costuma ser normal, mas pode mostrar hiperinsuflação. Conforme a doença progride, um padrão reticular com espessamento das paredes das vias aéreas pode estar presente. A TCAR também pode mostrar aprisionamento de ar quando a pessoa que está sendo examinada expira completamente; também pode mostrar espessamento nas vias aéreas e turvação nos pulmões. Um achado comum na TCAR são áreas irregulares de densidade pulmonar diminuída, significando calibre vascular reduzido e aprisionamento de ar. Esse padrão é frequentemente descrito como um "padrão em mosaico" e pode indicar bronquiolite obliterante.
Biópsia pulmonar
Biópsias pulmonares transtorácicas são preferíveis para o diagnóstico de BO constritiva em comparação com biópsias transbrônquicas; independentemente do tipo de biópsia, o diagnóstico só pode ser obtido pelo exame de várias amostras. As biópsias transtorácicas são preferíveis às transbrônquicas devido à heterogeneidade e distribuição das lesões. O OB pode ser classificado em duas categorias: constritivo ou proliferativo. O padrão constritivo é demonstrado por infiltrados celulares peribronquiolares que eventualmente causam pequenos danos às vias aéreas e levam à fibrose subepitelial. O músculo brônquico pode eventualmente tornar-se fibrosado, o que pode ser identificado com a coloração tricrômica. Em relação à doença proliferativa, os botões intraluminais chamados "corpos de Masson" preenchem o lúmen, o que resulta em obstrução bronquiolar. Freqüentemente, as pessoas com doenças proliferativas apresentam uma aparência semelhante à de uma asa de borboleta ao microscópio. Um fator determinante que pode ser visto na biópsia para diferenciar a doença constritiva da proliferativa é a extensão das lesões. Ambas as lesões estão localizadas desde os pequenos brônquios até os brônquios membranosos, mas na doença constritiva, as lesões são intermitentes, enquanto a doença proliferativa tem uma distribuição contínua.
Diagnóstico diferencial
Outras condições que podem se apresentar de forma semelhante incluem doença pulmonar obstrutiva crônica , asma , bronquiectasia , pneumonite por hipersensibilidade e pneumonia .
Prevenção
Inalantes
Doenças causadas pela exposição a inalantes industriais e fossas de queima podem ser evitadas com o uso de controles de engenharia (por exemplo, exaustores ou sistemas fechados), equipamento de proteção individual , monitoramento do pessoal potencialmente afetado, educação e treinamento do trabalhador.
Transplante
A prevenção primária da bronquiolite obliterante em pessoas que receberam transplante de pulmão ou terapia de TCTH é a imunossupressão. Em relação ao pós-transplante pulmonar, o esquema geral utilizado é a combinação de inibidor da calcineurina com inibidor da síntese de purinas e glicocorticóide. As pessoas também realizam um teste de função pulmonar pós-transplante para determinar se a função pulmonar está diminuindo com o tempo. Pessoas pós-TCTH, seu regime imunossupressor geralmente inclui metotrexato em combinação com um inibidor de calcineurina para prevenir a DECH, um fator de risco para o desenvolvimento de bronquiolite obliterante.
Tratamento
Embora a doença não seja reversível, os tratamentos podem retardar o agravamento. Isso pode incluir o uso de corticosteroides ou medicamentos imunossupressores que podem afetar a capacidade de receber um transplante de pulmão, se oferecidos. Se os pacientes tiverem dificuldade para respirar (hipoxemia), o oxigênio pode ser suplementado. A vacinação de rotina é recomendada para pacientes com doença pulmonar crônica para prevenir complicações de infecções secundárias devido a pneumonia e influenza.
Os receptores de transplantes correm o risco de voltar a desenvolver a doença, pois a bronquiolite obliterante é uma forma de rejeição crônica . A avaliação das intervenções para sua prevenção depende da detecção precoce de resultados anormais de espirometria ou diminuições incomuns em medidas repetidas.
Terminologia
"Bronquiolite obliterante" foi originalmente um termo usado pelos patologistas para descrever dois padrões de doença das vias aéreas, o outro era bronquiolite obliterante pneumonia em organização (BOOP), agora conhecida como pneumonia em organização criptogênica . O nome bronquiolite obliterante criptogênica é usado quando a causa é desconhecida.
A bronquiolite obliterante, quando ocorre após um transplante de pulmão, é conhecida como síndrome da bronquiolite obliterante (BOS). BOS é definida como uma pessoa que fez um TCTH ou transplante de pulmão e desenvolve sintomas ou achados radiográficos consistentes com bronquiolite obliterante, mas não foi confirmado por biópsia.
Referências
Leitura adicional
- King MS, Eisenberg R, Newman JH, Tolle JJ, Harrell FE, Nian H, et al. (Julho de 2011). "Bronquiolite constritiva em soldados que voltam do Iraque e do Afeganistão" . The New England Journal of Medicine . 365 (3): 222–30. doi : 10.1056 / NEJMoa1101388 . PMC 3296566 . PMID 21774710 .
- Brown JA. "Bronquiolite obliterante" . Informações do mapa de riscos sobre substâncias químicas perigosas e doenças ocupacionais . Instituto Nacional de Saúde. Arquivado do original em 12/09/2007 . Página visitada em 2007-09-09 .
-
“Alerta (NIOSH): Prevenção de doenças pulmonares em trabalhadores que fabricam ou usam aromatizantes” . Instituto Nacional de Segurança e Saúde Ocupacional. 2004. doi : 10.26616 / NIOSHPUB2004110 . Citar diário requer
|journal=( ajuda ) - "Doença Pulmonar Relacionada a Aromas" . Instituto Nacional de Segurança e Saúde Ocupacional. 21/11/2018.
links externos
| Classificação |
|---|