Sistema renina-angiotensina - Renin–angiotensin system
O sistema renina-angiotensina ( SRA ), ou sistema renina-angiotensina-aldosterona ( SRAA ), é um sistema hormonal que regula a pressão sanguínea e o equilíbrio de fluidos e eletrólitos , bem como a resistência vascular sistêmica .
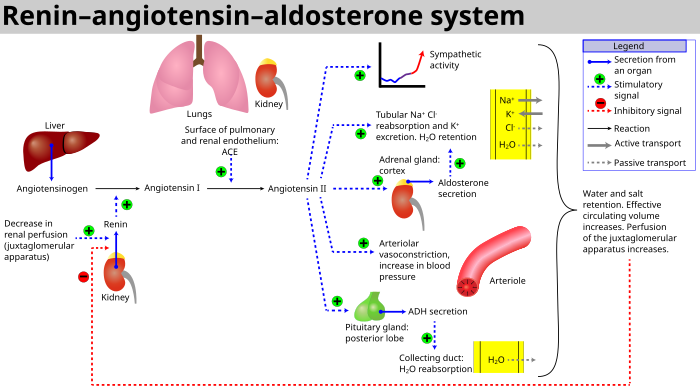
Quando o fluxo sanguíneo renal é reduzido, as células justaglomerulares nos rins convertem o precursor da prorrenina (já presente no sangue) em renina e a secretam diretamente na circulação . De renina no plasma, em seguida, realiza a conversão do angiotensinogênio , divulgado pelo fígado , a angiotensina I . A angiotensina I é subsequentemente convertida em angiotensina II pela enzima conversora de angiotensina (ECA) encontrada na superfície das células endoteliais vasculares, predominantemente pulmonares . A angiotensina II é um potente peptídeo vasoconstritor que causa o estreitamento dos vasos sanguíneos, resultando em aumento da pressão arterial. A angiotensina II também estimula a secreção do hormônio aldosterona pelo córtex adrenal . A aldosterona faz com que os túbulos renais aumentem a reabsorção de sódio, o que, consequentemente, provoca a reabsorção de água no sangue, ao mesmo tempo que causa a excreção de potássio (para manter o equilíbrio eletrolítico ). Isso aumenta o volume de fluido extracelular no corpo, o que também aumenta a pressão arterial.
Se o RAS estiver anormalmente ativo, a pressão arterial estará muito alta. Existem vários tipos de drogas, incluindo inibidores da ECA , ARBs e inibidores da renina, que interrompem as diferentes etapas desse sistema para melhorar a pressão arterial. Esses medicamentos são uma das principais formas de controlar a hipertensão , a insuficiência cardíaca , a insuficiência renal e os efeitos nocivos do diabetes .
Ativação
O sistema pode ser ativado quando há perda de volume sanguíneo ou queda da pressão arterial (como hemorragia ou desidratação ). Essa perda de pressão é interpretada por barorreceptores no seio carotídeo . Também pode ser ativado por uma diminuição na concentração de cloreto de sódio do filtrado (NaCl) ou uma taxa de fluxo de filtrado diminuída que irá estimular a mácula densa a sinalizar as células justaglomerulares para liberar renina.
- Se a perfusão do aparelho justaglomerular na mácula densa do rim diminuir, então as células justaglomerulares (células granulares, pericitos modificados no capilar glomerular) liberam a enzima renina .
- A renina cliva um decapeptídeo do angiotensinogênio , uma proteína globular . O decapeptídeo é conhecido como I angiotensina .
- A angiotensina I é então convertida em um octapeptídeo , angiotensina II, pela enzima conversora de angiotensina (ACE), que se acredita ser encontrada principalmente nas células endoteliais dos capilares em todo o corpo, nos pulmões e nas células epiteliais dos rins. Um estudo em 1992 encontrou ACE em todas as células endoteliais dos vasos sanguíneos.
- A angiotensina II é o principal produto bioativo do sistema renina-angiotensina, ligando-se a receptores nas células mesangiais intraglomerulares , fazendo com que essas células se contraiam junto com os vasos sanguíneos que as cercam e causando a liberação de aldosterona da zona glomerulosa no córtex adrenal . A angiotensina II atua como um hormônio endócrino , autócrino / parácrino e intrácrino .
Efeitos cardiovasculares
A angiotensina I pode ter alguma atividade secundária, mas a angiotensina II é o principal produto bioativo. A angiotensina II tem uma variedade de efeitos no corpo:
- Em todo o corpo, a angiotensina II é um potente vasoconstritor de arteríolas .
- Nos rins, a angiotensina II contrai as arteríolas glomerulares , tendo um efeito maior nas arteríolas eferentes do que nas aferentes. Como acontece com a maioria dos outros leitos capilares do corpo, a constrição das arteríolas aferentes aumenta a resistência arteriolar, elevando a pressão arterial sistêmica e diminuindo o fluxo sanguíneo. No entanto, os rins devem continuar a filtrar sangue suficiente, apesar dessa queda no fluxo sanguíneo, necessitando de mecanismos para manter a pressão sanguínea glomerular elevada. Para fazer isso, a angiotensina II contrai as arteríolas eferentes, o que força o sangue a se acumular no glomérulo, aumentando a pressão glomerular. A taxa de filtração glomerular (TFG) é mantida, e a filtração do sangue pode continuar, apesar da redução do fluxo sanguíneo renal geral. Como a fração de filtração, que é a razão entre a taxa de filtração glomerular (TFG) e o fluxo plasmático renal (FPR), aumentou, há menos fluido plasmático nos capilares peritubulares a jusante. Isso, por sua vez, leva a uma diminuição da pressão hidrostática e ao aumento da pressão oncótica (devido às proteínas plasmáticas não filtradas ) nos capilares peritubulares. O efeito da diminuição da pressão hidrostática e do aumento da pressão oncótica nos capilares peritubulares facilitará o aumento da reabsorção de fluido tubular.
- A angiotensina II diminui o fluxo sanguíneo medular através dos vasos retos . Isso diminui a eliminação de NaCl e uréia no espaço medular do rim . Assim, maiores concentrações de NaCl e ureia na medula facilitam o aumento da absorção de líquido tubular. Além disso, o aumento da reabsorção de fluido na medula aumentará a reabsorção passiva de sódio ao longo do ramo ascendente espesso da Alça de Henle .
- Angiotensina II estimula Na+
/ H+
trocadores localizados nas membranas apicais (voltadas para o lúmen tubular) de células no túbulo proximal e no ramo ascendente espesso da alça de Henle além de Na+
canais nos dutos coletores. Em última análise, isso levará a um aumento da reabsorção de sódio. - A angiotensina II estimula a hipertrofia das células dos túbulos renais, levando a uma maior reabsorção de sódio.
- No córtex adrenal , a angiotensina II atua causando a liberação de aldosterona . A aldosterona atua nos túbulos (por exemplo, os túbulos contorcidos distais e os dutos coletores corticais ) nos rins, fazendo com que eles reabsorvam mais sódio e água da urina. Isso aumenta o volume sanguíneo e, portanto, aumenta a pressão arterial. Em troca da reabsorção do sódio para o sangue, o potássio é secretado nos túbulos, torna-se parte da urina e é excretado.
- A angiotensina II provoca a liberação do hormônio antidiurético (ADH), também chamado de vasopressina - o ADH é produzido no hipotálamo e liberado pela glândula pituitária posterior . Como o próprio nome sugere, ele também exibe propriedades vaso-constritivas, mas seu principal curso de ação é estimular a reabsorção de água nos rins. O ADH também atua no sistema nervoso central para aumentar o apetite do indivíduo por sal e para estimular a sensação de sede .
Esses efeitos atuam diretamente em conjunto para aumentar a pressão arterial e são opostos pelo peptídeo natriurético atrial (ANP).
Sistemas locais renina-angiotensina
Os sistemas renina-angiotensina expressos localmente foram encontrados em vários tecidos, incluindo os rins , as glândulas adrenais , o coração , a vasculatura e o sistema nervoso , e têm uma variedade de funções, incluindo a regulação cardiovascular local , em associação ou independentemente da renina sistêmica –Sistema de angiotensina, bem como funções não cardiovasculares. Fora dos rins, a renina é predominantemente retirada da circulação, mas pode ser secretada localmente em alguns tecidos; seu precursor prorrenina é altamente expresso em tecidos e mais da metade da prorrenina circulante é de origem extrarrenal, mas seu papel fisiológico além de servir como precursor da renina ainda não está claro. Fora do fígado, o angiotensinogênio é captado da circulação ou expresso localmente em alguns tecidos; com a renina, eles formam a angiotensina I e a enzima de conversão da angiotensina expressa localmente , quimase ou outras enzimas, podem transformá-la em angiotensina II. Esse processo pode ser intracelular ou intersticial.
Nas glândulas supra-renais, está provavelmente envolvido na regulação parácrina da secreção de aldosterona ; no coração e na vasculatura, pode estar envolvido na remodelação ou tônus vascular; e no cérebro , onde é amplamente independente do SRA circulatório, pode estar envolvido na regulação da pressão arterial local. Além disso, tanto o sistema nervoso central quanto o periférico podem usar angiotensina para neurotransmissão simpática. Outros locais de expressão incluem o sistema reprodutor, a pele e os órgãos digestivos. Os medicamentos direcionados ao sistema sistêmico podem afetar a expressão desses sistemas locais, de forma benéfica ou adversa.
Sistema renina-angiotensina fetal
No feto , o sistema renina-angiotensina é predominantemente um sistema perdedor de sódio, pois a angiotensina II tem pouco ou nenhum efeito sobre os níveis de aldosterona. Os níveis de renina são elevados no feto, enquanto os níveis de angiotensina II são significativamente mais baixos; isso se deve ao fluxo sanguíneo pulmonar limitado, evitando que a ECA (encontrada predominantemente na circulação pulmonar) tenha seu efeito máximo.
Significado clínico
- Os inibidores da ECA da enzima de conversão da angiotensina são freqüentemente usados para reduzir a formação da angiotensina II, mais potente. Captopril é um exemplo de um inibidor da ECA. A ACE cliva uma série de outros peptídeos e, nessa capacidade, é um importante regulador do sistema quinina-calicreína , pois o bloqueio da ACE pode levar a efeitos colaterais.
- Os antagonistas do receptor da angiotensina II , também conhecidos como bloqueadores do receptor da angiotensina, podem ser usados para evitar que a angiotensina II atue em seus receptores .
- Os inibidores diretos da renina também podem ser usados para a hipertensão. Os medicamentos que inibem a renina são o aliscireno e o remikireno experimental .
- Vacinas contra a angiotensina II, por exemplo CYT006-AngQb , foram investigadas.
Veja também
Referências
- Banic A, Sigurdsson GH, Wheatley AM (1993). “Influência da idade na resposta cardiovascular durante a hemorragia graduada em ratos anestesiados”. Res Exp Med (Berl) . 193 (5): 315–21. doi : 10.1007 / BF02576239 . PMID 8278677 .
links externos
- Sistema Renina-Angiotensina + na Biblioteca Nacional de Medicina dos EUA. Cabeçalhos de Assuntos Médicos (MeSH)