Spike-and-wave - Spike-and-wave
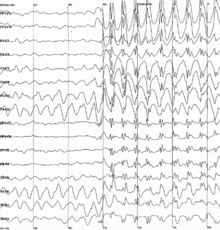
Pico e onda é um padrão do eletroencefalograma (EEG) tipicamente observado durante as crises epilépticas . Uma descarga de pico e onda é um padrão EEG regular, simétrico e generalizado, observado particularmente durante a epilepsia de ausência , também conhecida como epilepsia do 'pequeno mal'. Os mecanismos básicos subjacentes a esses padrões são complexos e envolvem parte do córtex cerebral , a rede tálamo- cortical e mecanismos neuronais intrínsecos.
O primeiro padrão de pico e onda foi registrado no início do século XX por Hans Berger . Muitos aspectos do padrão ainda estão sendo pesquisados e descobertos, e muitos aspectos ainda são incertos. O padrão de pico e onda é mais comumente pesquisado na epilepsia de ausência, mas é comum em várias epilepsias, como a síndrome de Lennox-Gastaut (LGS) e a síndrome de Ohtahara . Os medicamentos antiepilépticos (AEDs) são comumente prescritos para tratar crises epilépticas, e novos estão sendo descobertos com menos efeitos adversos. Hoje, a maior parte da pesquisa está focada na origem da descarga generalizada de pico e onda bilateral. Uma proposta sugere que uma alça tálamo-cortical (TC) está envolvida nas oscilações de pico e onda de iniciação. Embora existam várias teorias, o uso de modelos animais forneceu uma nova visão sobre a descarga de pico e onda em humanos.
História
História de epilepsia generalizada com crises de ausência datam do século XVIII, no entanto, o inventor do eletroencefalograma (EEG), Hans Berger , registrou o primeiro EEG de uma crise de ausência na década de 1920, o que abriu caminho para a noção geral de e eletrofisiologia de ondas. Seu primeiro registro de um EEG humano foi feito em 1924 usando um galvanômetro, mas seus resultados foram muito grosseiros e mostraram pequenas oscilações indefinidas. Ele continuou a refinar sua técnica e a aumentar a sensibilidade do galvanômetro, no qual acumulou muitos EEGs de indivíduos com e sem disfunção ou distúrbio cerebral. Entre os testados estavam pacientes com epilepsia, demência e tumores cerebrais. Hans Berger publicou suas descobertas em 1933, no entanto, seus resultados não forneceram uma caracterização definitiva do padrão geral de EEG observado durante uma crise epiléptica. Em 1935, FA Gibbs, H. Davis e WG Lennox forneceram uma descrição clara dos padrões de pico e onda de EEG durante uma crise epiléptica do pequeno mal. Uma gravação intracelular realizada por DA Pollen em 1964 revelou que o aspecto "pico" do fenômeno estava associado ao disparo neuronal e o aspecto "onda" estava associado à hiperpolarização.
Fisiopatologia
O padrão de pico e onda observado durante uma crise de ausência é o resultado de um disparo sincrônico bilateral de neurônios que vão do neocórtex (parte do córtex cerebral ) ao tálamo , ao longo da rede tálamo- cortical . O “pico” do EEG do complexo pico-e-onda corresponde à despolarização do potencial da membrana neuronal, também chamado de deslocamento despolarizante paroxístico (PDS). O entendimento inicial por trás do mecanismo do PDS era que ele era causado por um grande EPSP ( potencial pós-sináptico excitatório ) na ausência de inibição sináptica, que retransmitia os potenciais de ação nos neurônios, desencadeando a ativação de canais dependentes de voltagem. Os canais de sódio dependentes de voltagem causam uma corrente transitória de sódio na célula, que gera o potencial de ação . Os canais de cálcio dependentes de voltagem também têm algum efeito na despolarização da célula, mas o efeito é mínimo em comparação com os canais de sódio. No entanto, o aumento da concentração de cálcio intracelular leva a uma maior ativação dos canais de potássio ativados pelo cálcio . Esses canais de potássio ativados por cálcio, juntamente com os canais de potássio dependentes de voltagem , contribuem para a repolarização e hiperpolarização da membrana. Em uma crise epiléptica, há períodos de despolarização sustentada, que causam uma seqüência de potenciais de ação seguida por uma fase de repolarização e hiperpolarização. O trem de potenciais de ação constitui a fase de “pico”, e a repolarização e hiperpolarização constituem a fase de “onda”.
Embora haja evidências para a geração de um grande EPSP, muitos estudos mostraram que a inibição sináptica permanece funcional durante a geração desses tipos de desvios despolarizantes paroxísticos. Além disso, foi demonstrado que uma diminuição na atividade inibitória não afeta o kindling neocortical. Portanto, a teoria de que a atividade de pico e onda é causada por um EPSP gigante devido à diminuição ou ausência de IPSPs ( potenciais pós-sinápticos inibitórios ) não é aceita como um mecanismo geral para a atividade epiléptica. Muitos estudos têm mostrado que a sinalização pós-sináptica inibitória é realmente aumentada durante esses ataques epilépticos. A activação de pós-sináptica de GABA A receptores leva a um aumento na concentração intracelular de cloreto, o que em situações de não-epilépticos levaria a uma IPSP. No entanto, em mudanças despolarizantes relacionadas a convulsões, há uma ativação substancial dos receptores GABA A pós-sinápticos , o que leva a uma concentração ainda maior de concentração de cloreto intracelular. Essa mudança no gradiente de concentração de íons faz com que a corrente inibitória de GABA A ultrapasse o potencial de reversão , levando a um efluxo dos íons cloreto. Isso leva a uma diminuição da amplitude ou mesmo à inversão da polaridade dos IPSPs.
Os receptores metabotrópicos de glutamato ( mGluRs ) na rede tálamo-cortical também mostraram algum papel na geração de descargas de pico e onda (SWDs) associadas à epilepsia de ausência. Os diferentes subtipos de receptores mGlu têm um papel modulador na transmissão sináptica excitatória ou inibitória. Existem hipóteses conflitantes para a função dos muitos receptores mGlu no que diz respeito às crises epilépticas, no entanto, o papel do receptor mGlu4 é indiscutível na geração de SWDs, mostrado em modelos animais. Em um estudo, camundongos knockout sem receptores mGlu4 mostraram uma interrupção da liberação de glutamato e GABA na rede tálamo-cortical e foram resistentes a crises de ausência induzidas por baixas doses de pentilenotetrazol . Outro estudo mostrou que a injeção bilateral de um antagonista do receptor mGlu4 no nRT ( núcleo reticular do tálamo ) de camundongos normais protegeu contra convulsões induzidas por pentilenotetrazol. Além disso, ratos WAG / Rij mostram uma expressão aumentada de receptores mGlu4 no nRT quando comparados a um grupo de controle de ratos normais. Esses estudos mostram que um aumento na expressão e / ou atividade dos receptores mGlu4 está associado a descargas de pico e onda observadas em crises de ausência. Esta ligação entre os receptores mGlur4 e os SWDs levou à pesquisa de um antagonista seletivo do receptor mGlu4 (que bloqueará esses receptores) como uma nova droga potencial para o tratamento da epilepsia de ausência.
Fatores de iniciação
O uso de modelos animais, como gatos, para estudar as descargas de picos e ondas, forneceu dados úteis para o estudo da epilepsia em humanos. Um método de induzir uma convulsão em um gato é injetar penicilina na região cortical do cérebro. As descargas de pico e onda vistas na epilepsia com penicilina generalizada felina (FGPE) são muito semelhantes às descargas de pico e onda de uma crise de ausência humana. O uso de ratos também tem sido um método comum para estudar o fenômeno do pico e da onda. Os Ratos com Epilepsia de Ausência Genética de Estrasburgo (GAERS) e os ratos consanguíneos Wistar Albino Glaxo de Rijswijk (WAG / Rij) são as duas principais cepas de ratos que têm sido utilizadas nos estudos. Os ratos dessas duas cepas apresentam crises de ausência de ocorrência espontânea que consistem em atividade típica de pico e onda observada em um EEG. Modelos genéticos de ratos forneceram dados que mostram que a expressão de crises de ausência envolve as redes talâmica e cortical. Em ambos os modelos, dados eletrofisiológicos mostraram que picos e ondas são iniciados no córtex somatossensorial e, em seguida, se espalham rapidamente para o córtex motor e núcleos talâmicos. Usando gravações intracelulares in vivo, foi descoberto no GAERS que o pico e a onda são iniciados na camada 5/6 dos neurônios do córtex somatossensorial. Esses neurônios mostram uma hiperatividade distinta associada a uma despolarização da membrana. Eles são sugeridos para liderar o disparo de células corticais distantes durante a descarga epiléptica.
Outro possível padrão de iniciação testado em ratos sugeriu que a alça tálamo-cortical (TC) está envolvida na iniciação de oscilações de pico e onda sob certas condições. Neste estudo, neurônios de relé e reticulares talâmicos de ratos epilépticos e não epilépticos foram registrados extracelularmente duplamente e rotulados justacelularmente. Observou-se que as oscilações médias (5–9 Hz) em ambos os tipos de ratos ocorreram aleatoriamente em um padrão não sincronizado nos neurônios de retransmissão e reticulares. No entanto, descargas espontâneas de pico e onda foram observadas em ratos epilépticos quando as oscilações médias tornaram-se sincronizadas, sugerindo uma dependência das duas. No entanto, como as oscilações de médio alcance só se desenvolveram em descargas de pico e onda espontaneamente, fatores genéticos também parecem contribuir para o início das oscilações sincronizadas. Esses fatores genéticos podem contribuir para as oscilações de pico e onda, diminuindo o limiar do potencial de ação nas células reticulares, tornando-as mais excitáveis e potencialmente mais fáceis de iniciar o disparo sincronizado. Outro estudo mostrou que essas oscilações médias levaram a descargas de pico e onda. A atividade das regiões corticais primária e secundária, bem como do córtex insular adjacente, foram registradas por meio de um EEG e aplicadas com estimulação elétrica. As descobertas aqui mostraram que o início da descarga de pico e onda foi seguido por oscilações de 5-9 Hz nessas regiões corticais também.
Fatores genéticos / de desenvolvimento
Elongator Protein Complex 4 ( ELP4 ) foi identificado como um componente chave na transcrição de genes conhecidos por regular o citoesqueleto de actina , a motilidade celular e a migração de neurônios. A pesquisa sobre ELP4 tem ligado o gene a um fenótipo de ponta afiada centrotemporal . Têm sido feitas hipóteses de que uma mutação na região não codificadora do gene ELP4 pode interferir na interação do gene elongomediada, especificamente durante os estágios de desenvolvimento da região cortical. Essa mutação pode ser responsável por uma predisposição a descargas de pico e onda, bem como outros distúrbios do neurodesenvolvimento.
Outro estudo revelou que a glicose também pode ser relevante para a ocorrência de pico e onda em camundongos que continham um knock-in da mutação GABA (A) γ2 (R43Q) humana, que é conhecido por ser um fator genético envolvido na causa de epilepsia de ausência. Esses camundongos com tendência a crises de ausência foram injetados com insulina para reduzir os níveis de glicose no sangue em 40%. Essa redução na glicose sanguínea levou ao dobro da ocorrência de atividade de pico e onda. Semelhante ao efeito da insulina, o jejum noturno, em que os níveis de glicose no sangue foram reduzidos em 35%, também apresentou esse dobro de ocorrência. Este modelo conclui que níveis baixos de glicose podem ser um gatilho potencial para crises de ausência e podem ser um fator de risco ambiental para humanos.
Picos e ondas na epilepsia
Epilepsia de ausência
Explosões de descargas generalizadas de pico e onda com duração de dois segundos ou mais são consideradas uma crise de ausência . As crises de ausência são crises epilépticas generalizadas que podem ser divididas em dois tipos, típicas e atípicas. As crises de ausência típicas e atípicas exibem dois tipos diferentes de padrões de pico e onda. As crises de ausência típicas são descritas por padrões generalizados de pico e onda em um EEG com uma descarga de 2,5 Hz ou mais. Eles podem ser caracterizados por um aumento na sincronização de descargas no circuito tálamo-cortical. Eles também podem ser caracterizados pelo início e término agudos da convulsão. As crises de ausência atípica têm uma frequência maior em crianças com epilepsia grave que sofrem de vários tipos de crises. O padrão de pico e onda visto aqui é mais irregular do que o padrão generalizado e também parece ser mais lento. Este padrão irregular é devido a descargas não sincronizadas do circuito tálamo-cortical. O início e o término dessas crises de ausência atípica parecem ser menos agudos do que as crises de ausência típicas.
Síndrome de Lennox-Gastaut
As encefalopatias epilépticas são um grupo de condições que resultam na deterioração das funções sensoriais, cognitivas e motoras devido à atividade epiléptica consistente. A síndrome de Lennox-Gastaut (LGS) é uma encefalopatia epiléptica infantil caracterizada por convulsões generalizadas e atividade lenta das ondas espigadas durante a vigília. LGS é uma combinação de ausências atônicas, convulsões tônicas, deterioração cognitiva e atividade lenta das ondas de pico no EEG. Essa síndrome geralmente resulta de dano cerebral focal, multifocal ou difuso e pode ser dividida em tipos sintomáticos e criptogênicos. A deterioração cognitiva com atividade de pico de onda de alta frequência afeta a maioria dos pacientes de 2 a 9 anos com convulsões generalizadas. A idade de início do LGS é entre 1 e 10 anos, entre 2 e 6 anos para os casos sintomáticos e 5 e 8 anos para os casos criptogênicos. Os episódios podem ser desencadeados por modificações do tratamento, que geralmente envolve benzodiazepínicos, ou mudanças nas condições de vida.
Síndrome de Ohtahara
A síndrome de Ohtahara (OS), também conhecida como encefalopatia epiléptica infantil precoce (EIEE) com surto de supressão (SB), é a encefalopatia epiléptica mais grave e de desenvolvimento mais precoce em crianças. Esta síndrome é caracterizada em um EEG por surtos de alta voltagem e ondas lentas misturadas com picos multifocais alternando com fases de supressão quase planas. O SB começará a diminuir gradualmente em 3 meses e desaparecerá em 6 meses. OS fará a transição para a síndrome de West ou LGS com a idade. Os espasmos tônicos são as principais crises observadas no OS. Ao contrário do LGS, o padrão de pico e onda é consistente durante os estados de vigília e sono. Os sintomas de SO incluem:
- Defeitos genéticos
- Doença mitocondrial
- Defeitos da cadeia respiratória mitocondrial
- Erros inatos do metabolismo
- Encefalopatia glicina
- Malformações corticais
- Assimetria cerebral
- Anomalias da fossa posterior
- Agenesia de corpos mamilares
- Convulsões menores generalizadas frequentes
- Anormalidade EEG epiléptica grave e contínua
- Prognóstico psicomotor grave
Padrão de pico e onda durante o sono
Na síndrome de pico e onda contínua (CSWS), uma forma rara de epilepsia relacionada à idade, crianças entre três e sete anos apresentam descargas contínuas de pico e onda durante o sono lento. Este distúrbio é encontrado em 0,2–0,5% de todos os casos de epilepsia infantil. As descargas desse distúrbio raramente resultam em crises de ausência, mas comprometimento motor e regressão neurofisiológica foram encontrados em CSWS. A atividade de pico e onda ocupa cerca de 85% do sono de movimentos oculares não rápidos . Este padrão contínuo durante o sono, como outros aspectos da atividade de pico e onda, também não é completamente compreendido. No entanto, a hipótese é que a rede neuronal corticotalâmica que está envolvida nos padrões de sono oscilantes pode começar a funcionar como uma fonte de descarga patológica.
Relevância clinica
A recorrência após uma convulsão solitária não provocada em crianças é de cerca de 50%, portanto, o uso de medicamentos antiepilépticos (AEDs) é muito prevalente. Os AEDs têm como objetivo diminuir o excesso de disparos, associado a descargas de pico e onda, no início das convulsões. Eles podem causar reações adversas graves a medicamentos, portanto os médicos precisam estar cientes da segurança e da admissibilidade de cada medicamento. Esses efeitos adversos são uma importante fonte de incapacidade, morbidade e mortalidade. Alguns dos efeitos adversos, como eventos cutâneos, hematológicos e hepáticos graves , geralmente exigem a retirada em crianças e representam um grande ônus para os custos dos cuidados de saúde.
O brometo foi introduzido como a primeira droga antiepiléptica há 150 anos. Por causa dos efeitos adversos mencionados acima, o brometo não está atualmente em uso como AED. A descontinuação precoce do tratamento estava ocorrendo com muita frequência e acabou resultando em efeitos negativos em vários pacientes. As opções de tratamento atuais incluem fenitoína , ácido valpróico , etossuximida e os novos medicamentos antiepilépticos. Nos últimos 20 anos, 15 novos medicamentos antiepilépticos com resultados positivos foram apresentados ao público. Esses novos AEDs têm como objetivo melhorar o equilíbrio custo-benefício na terapia com AEDs, melhorando os perfis de tolerabilidade e reduzindo o potencial de interação medicamentosa. Apesar desses grandes avanços, sempre há espaço para melhorias, especialmente no que diz respeito ao tratamento personalizado de indivíduos que sofreram efeitos adversos de AEDs mais antigos.