Bursite subacromial - Subacromial bursitis
| Bursite subacromial | |
|---|---|
 | |
| Articulação do ombro | |
| Especialidade |
Reumatologia |
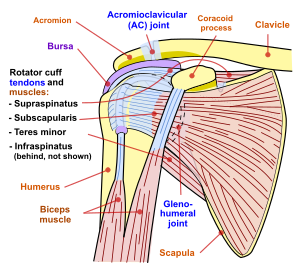
A bursite subacromial é uma condição causada pela inflamação da bursa que separa a superfície superior do tendão supraespinhal (um dos quatro tendões do manguito rotador ) do ligamento coracacromial , acrômio e coracoide (o arco acromial) e de a superfície profunda do músculo deltóide . A bolsa subacromial auxilia no movimento do tendão supraespinhal do manguito rotador em atividades como o trabalho aéreo.
As queixas musculoesqueléticas são um dos motivos mais comuns para as visitas ao consultório de cuidados primários, e os distúrbios do manguito rotador são a fonte mais comum de dor no ombro.
A inflamação primária da bursa subacromial é relativamente rara e pode surgir de condições inflamatórias autoimunes, como artrite reumatóide , distúrbios de deposição de cristais, como gota ou pseudogota , corpos soltos calcificados e infecção. Mais comumente, a bursite subacromial surge como resultado de fatores complexos, que podem causar sintomas de impacto no ombro . Esses fatores são amplamente classificados como intrínsecos (intratendinosos) ou extrínsecos (extratendinosos). Eles são divididos em causas primárias ou secundárias de impacto. Acredita-se que as causas secundárias façam parte de outro processo, como instabilidade do ombro ou lesão do nervo.
Em 1983, Neer descreveu três estágios da síndrome do impacto. Ele observou que "os sintomas e sinais físicos em todos os três estágios do impacto são quase idênticos, incluindo o 'sinal do impacto' ..., arco de dor, crepitação e fraqueza variável". A classificação de Neer não fez distinção entre rupturas de espessura parcial e de espessura total do manguito rotador no estágio III. Isso gerou alguma controvérsia sobre a capacidade dos testes de exame físico em diagnosticar com precisão entre bursite, impacto, impacto com ou sem ruptura do manguito rotador e impacto com ruptura parcial ou total.
Em 2005, Park et al. publicaram suas descobertas que concluíram que uma combinação de testes clínicos era mais útil do que um único teste de exame físico. Para o diagnóstico da doença do impacto, a melhor combinação de testes foi "qualquer grau (de) um teste de Hawkins-Kennedy positivo , um sinal de arco doloroso positivo e fraqueza na rotação externa com o braço ao lado", para diagnosticar uma espessura total ruptura do manguito rotador , a melhor combinação de testes, quando todos os três são positivos, foram o arco doloroso, o sinal do braço caído e a fraqueza na rotação externa.
sinais e sintomas
A bursite subacromial geralmente se apresenta com uma constelação de sintomas denominada síndrome do impacto . Dor ao longo da parte frontal e lateral do ombro é o sintoma mais comum e pode causar fraqueza e rigidez. Se a dor desaparecer e a fraqueza persistir, outras causas devem ser avaliadas, como ruptura do manguito rotador ou problema neurológico decorrente do pescoço ou compressão do nervo supraescapular. O início da dor pode ser súbito ou gradual e pode ou não estar relacionado ao trauma. Dor noturna, especialmente dormir no ombro afetado, é freqüentemente relatada. Vermelhidão localizada ou inchaço são menos comuns e sugerem uma bolsa subacromial infectada. Os indivíduos afectados por bursite subacromial geralmente presente com ombro problemas concomitantes tais como artrite , do manguito rotador tendinite , lesões do manguito rotador , e radiculopatia cervical (nervo comprimido no pescoço).
O choque pode ser causado por atividades esportivas, como arremesso e natação, ou trabalho suspenso, como pintura, carpintaria ou encanamento. Atividades que envolvem atividade repetitiva acima da cabeça, ou diretamente na frente, podem causar dor no ombro. A pressão direta para cima no ombro, como apoiar-se no cotovelo, pode aumentar a dor.
Fisiopatologia
A literatura sobre a fisiopatologia da bursite descreve a inflamação como a principal causa dos sintomas. A bursite inflamatória geralmente é o resultado de lesões repetitivas na bursa. Na bursa subacromial, isso geralmente ocorre devido ao microtrauma às estruturas adjacentes, particularmente ao tendão supraespinhal. O processo inflamatório faz com que as células sinoviais se multipliquem, aumentando a formação de colágeno e a produção de líquido dentro da bursa e reduzindo a camada externa de lubrificação.
As causas menos freqüentemente observadas de bursite subacromial incluem condições hemorrágicas, deposição de cristais e infecção.
Muitas causas foram propostas na literatura médica para a síndrome do impacto subacromial. A bursa facilita o movimento do manguito rotador abaixo do arco, qualquer perturbação da relação das estruturas subacromiais pode levar ao choque. Esses fatores podem ser amplamente classificados como intrínsecos, como degeneração do tendão, fraqueza do músculo do manguito rotador e uso excessivo. Fatores extrínsecos incluem esporões ósseos do acrômio ou articulação AC , instabilidade do ombro e problemas neurológicos que surgem fora do ombro.
Diagnóstico
Freqüentemente, é difícil distinguir entre a dor causada por bursite ou a causada por uma lesão do manguito rotador, pois ambas exibem padrões de dor semelhantes na parte frontal ou lateral do ombro. A bursite subacromial pode ser dolorosa com abdução resistida devido ao pinçamento da bursa conforme o deltóide se contrai. Se o terapeuta realizar um teste de direção do tratamento e aplicar suavemente a tração articular ou um deslizamento caudal durante a abdução (MWM), o arco doloroso pode reduzir se o problema for bursite ou capsulite adesiva (pois isso aumenta potencialmente o espaço subacromial).
Os seguintes testes clínicos, se positivos, podem indicar bursite:
- O paciente abduz ativamente do braço e um arco doloroso ocorre entre 60 ° e 120 °. Isso se deve à compressão do tendão supraespinhal ou da bursa subacromial entre o arco acromial anterior e a cabeça do úmero. Ao abaixar a partir da abdução total, geralmente há uma "pegada" dolorosa na faixa intermediária. Se o paciente conseguir obter relaxamento muscular adequado, o movimento passivo tende a ser menos doloroso.
- O paciente realiza uma contração de flexão isométrica contra a resistência do terapeuta (Teste de Velocidade). Quando a resistência do terapeuta é removida, ocorre um movimento brusco e a dor latente indica um teste positivo para bursite.
- Sinal de Neer: Se ocorrer dor durante a elevação anterior do braço girado internamente acima de 90 °. Isso identificará o impacto do manguito rotador, mas também é sensível para bursite subacromial.
A irritação ou compressão do nervo subescapular inferior , que inerva os músculos subescapular e redondo maior , produzirá proteção muscular no ombro que restringirá o movimento em rotação externa, abdução ou flexão. Os testes mencionados ajudarão no diagnóstico de bursite em relação a outras condições. O diagnóstico da síndrome do impacto deve ser visto com cautela em pessoas com menos de 40 anos de idade, porque tais indivíduos podem apresentar instabilidade glenoumeral sutil.
Imaging
Os raios X podem ajudar a visualizar esporas ósseas , anatomia acromial e artrite. Além disso, calcificação no espaço subacromial e manguito rotador pode ser revelada. A osteoartrite da articulação acromioclavicular (AC) pode coexistir e geralmente é demonstrada em radiografias.
A imagem por ressonância magnética pode revelar o acúmulo de fluido na bursa e avaliar as estruturas adjacentes. Em casos crônicos causados por tendinose de impacto e rupturas no manguito rotador podem ser reveladas. Nos EUA , uma bursa anormal pode mostrar
- distensão de fluidos,
- proliferação sinovial e / ou
- espessamento das paredes bursais.
Em qualquer caso, a magnitude dos achados patológicos não se correlaciona com a magnitude dos sintomas.
Considerações Especiais
Em pacientes com bursite que têm artrite reumatóide , as melhorias de curto prazo não são consideradas um sinal de resolução e podem exigir tratamento de longo prazo para garantir que a recorrência seja minimizada. A contratura articular do ombro também tem maior incidência em diabéticos do tipo dois, o que pode levar ao congelamento do ombro (Donatelli, 2004).
Tratamento
Muitos tratamentos não operatórios têm sido defendidos, incluindo repouso; administração oral de antiinflamatórios não esteróides ; fisioterapia ; Quiropraxia ; e modalidades locais, como crioterapia , ultrassom , radiação eletromagnética e injeção subacromial de corticosteroides .
A bursite do ombro raramente requer intervenção cirúrgica e geralmente responde favoravelmente ao tratamento conservador. A cirurgia é reservada para pacientes que não respondem às medidas não cirúrgicas. Os procedimentos cirúrgicos minimamente invasivos, como a remoção artroscópica da bursa, permitem a inspeção direta das estruturas do ombro e fornecem a oportunidade para a remoção das esporas ósseas e o reparo de quaisquer rupturas do manguito rotador que possam ser encontradas.
Antecipada / inicial
| Fase inicial de reabilitação fisioterapêutica | |||
|---|---|---|---|
| Objetivos de tratamento |
|
||
| Tratamento | Justificação | ||
| Conselhos e educação | Eduque o paciente sobre sua condição e aconselhe-o a evitar atividades dolorosas e a importância do descanso relativo do ombro | Prevenção da dor e impacto que atrasa o processo de cicatrização | |
| Eduque o paciente sobre a importância da postura correta | Coloca os músculos na relação de tensão comprimento ideal, reduzindo o impacto | ||
| Terapia manual | Mobilizações acessórias de grau 1 e 2 da articulação glenoumeral | Tem um efeito neurofisiológico reduzindo a dor e melhorando o fluxo do fluido sinovial, melhorando a cicatrização | |
| Massagem de tecidos moles | Alonga os músculos tensos e reduz o espasmo muscular | ||
| Exercício terapêutico | Exercícios suaves de amplitude de movimento em pêndulo | Manutenção da amplitude de movimento e prevenção da capsulite adesiva | |
| Exercícios escapulares, como encolher os ombros e exercícios de retração do ombro | Melhore o controle muscular e a coordenação escapular | ||
| Centralização da cabeça do úmero | Ajuda a facilitar o recrutamento e o sincronismo muscular adequado | ||
| Alongamento de músculos tensos, como o levantador da escápula , peitoral maior , subescapular e músculo trapézio superior | Para alongar músculos tensos que podem melhorar o ritmo escapuloumeral, postura e aumentar o espaço subacromial | ||
| Fortalecimento do manguito rotador - contrações isométricas em neutro e abdução de 30 graus | Melhora a força do manguito rotador, que é fundamental para a estabilidade do ombro e atividades funcionais | ||
| Modalidades eletrofísicas | Gelo | Para reduzir a inflamação e a dor | elevar |
| Ultrassom pulsado de baixa intensidade (3 megaHz) | Para reduzir a inflamação e facilitar a cura | ||
| Ajudas físicas externas | Pode usar fita de reposicionamento da cabeça do úmero | Para manter a cabeça do úmero em sua posição central para o recrutamento muscular ideal | |
Médio / intermitente
| Fase intermitente de reabilitação fisioterapêutica | ||
|---|---|---|
| Objetivos de tratamento |
|
|
| Tratamento | Justificação | |
| Conselhos e educação | Aconselhe o paciente de que ele deve realizar todas as atividades e exercícios sem dor | Para evitar novas lesões e danos à bursa |
| Terapia manual | Mobilizações acessórias de grau 3 e 4 da articulação glenoumeral | Melhora a amplitude de movimento e aumenta o movimento do fluido sinovial, melhorando a cura |
| Facilitação neuromuscular proprioceptiva (FNP) em padrões diagonais funcionais | Fortalece os músculos, melhora o controle motor e o ritmo escapulo-umeral | |
| Mobilização com movimento, por exemplo, deslizamento caudal com abdução ativa | Melhora a amplitude de movimento e diminui a dor | |
| Exercício terapêutico | Exercícios específicos de fortalecimento muscular especialmente para a estabilização escapular (músculos serrátil anterior, romboides e trapézio inferior), por exemplo, fortalecimento do músculo trapézio inferior - rotação externa bilateral usando um theraband, fortalecimento do serrátil anterior, punção com resistência theraband | Melhora a estabilidade durante o movimento escapular, o que pode diminuir o impacto da bursa no espaço subacromial. |
| Amplitude de movimento assistida ativa - subindo a mão pela parede em abdução, escapamento e flexão e manobra da polia da porta | Ajuda a melhorar a amplitude de movimento ativa e a gravidade auxilia na depressão do ombro | |
| Exercícios ativos de rotador interno e externo com o uso de uma barra ou uma theraband | Melhora a força do manguito rotador e melhora a mobilidade na rotação interna e externa | |
| Modalidades eletrofísicas | Aquecer | Melhora a extensibilidade muscular |
| Ultrassom pulsado de baixa intensidade (3 megaHz) | Facilita a cura | |
| Ajudas físicas externas | Pode usar fita de reposicionamento da cabeça do úmero, se necessário | Para manter a cabeça do úmero em sua posição ideal para o recrutamento muscular ideal |
Atrasado / retorno à função
| Retorno à fase funcional da reabilitação fisioterapêutica | ||
|---|---|---|
| Objetivos de tratamento |
|
|
| Tratamento | Justificação | |
| Educação e conselho | Educação sobre a importância de um programa de exercícios domiciliares na fase final da reabilitação | Garante a conformidade do paciente |
| Correção de técnicas realizadas | Garante que os músculos-alvo corretos estão sendo usados | |
| Educação para garantir que o paciente execute atividades e exercícios dentro dos limites sem dor | Isso reduz a chance de o paciente trabalhar muito e causar novas lesões | |
| Terapia manual | Padrões funcionais PNF com resistência crescente | Continua a fortalecer os músculos, melhora o controle motor e o ritmo escapulo-umeral |
| Exercício terapêutico | Exercícios específicos para as necessidades funcionais do paciente, por exemplo, alcance funcional | Para melhorar a capacidade funcional do paciente |
| Exercícios de propriocepção , por exemplo, flexões de parede com as mãos apoiadas em medicine balls ou discos de dura-máter | Melhora a propriocepção importante para reduzir novas lesões como retorno à função / esporte | |
| Fortaleça os elevadores de ombro - deltóide, flexores e também grande dorsal. | Importante nesta fase da reabilitação após o fortalecimento dos depressores do ombro | |
| Progrida exercícios de fortalecimento para incorporar velocidade e carga para tornar mais funcional | Adicionar velocidade e carga aos exercícios garante que o paciente esteja preparado para tarefas e atividades mais funcionais | |
| Modalidades eletrofísicas | Gelo depois do exercício | Pode ajudar a reduzir qualquer inflamação pós-exercício |
| Ajudas físicas externas | Pode usar fita de reposicionamento da cabeça do úmero, se necessário | Pode ajudar no retorno à função |
Prognóstico
Em 1997, Morrison et al. publicou um estudo que revisou os casos de 616 pacientes (636 ombros) com síndrome do impacto (arco de movimento doloroso) para avaliar o resultado de cuidados não cirúrgicos. Foi feita uma tentativa de excluir os pacientes com suspeita de doenças adicionais no ombro, como rupturas de espessura total do manguito rotador, artrite degenerativa da articulação acromioclavicular, instabilidade da articulação glenoumeral ou capsulite adesiva. Todos os pacientes foram tratados com medicação antiinflamatória e regime de fisioterapia supervisionado específico. Os pacientes foram acompanhados de seis meses a mais de seis anos. Eles descobriram que 67% (413 pacientes) dos pacientes melhoraram, enquanto 28% não melhoraram e foram para o tratamento cirúrgico. 5% não melhoraram e recusaram o tratamento adicional.
Dos 413 pacientes que melhoraram, 74 tiveram recorrência dos sintomas durante o período de observação e seus sintomas responderam ao repouso ou após a retomada do programa de exercícios.
O estudo de Morrison mostra que o resultado dos sintomas do impacto varia de acordo com as características do paciente. Pacientes mais jovens (20 anos ou menos) e pacientes entre 41 e 60 anos de idade se saíram melhor do que aqueles que estavam na faixa etária de 21 a 40 anos. Isso pode estar relacionado ao pico de incidência de trabalho, requisitos de trabalho, esportes e atividades relacionadas a hobby, que podem colocar maiores demandas no ombro. No entanto, os pacientes com mais de sessenta anos de idade tiveram os "piores resultados". Sabe-se que o manguito rotador e as estruturas adjacentes sofrem alterações degenerativas com o envelhecimento.
Os autores não conseguiram explicar a observação da distribuição bimodal de resultados satisfatórios em relação à idade. Eles concluíram que "não estava claro por que (aqueles) que tinham entre 21 e 40 anos tiveram resultados menos satisfatórios". O pior resultado para pacientes com mais de 60 anos foi considerado potencialmente relacionado a "rupturas de espessura total não diagnosticadas do manguito rotador".
Referências
- Anderson, D., M, (2000), Dorland's Illustrated Medical Dictionary , 29a ed, WB Saunders Company, Canada, 965-967.
- Buschbacher, R., M, Braddom, R., L. (1994). Medicina do esporte e reabilitação: uma abordagem específica para o esporte . Hanley e Belfus Inc, Filadélfia.
- Hartley, A. (1990). Avaliação prática conjunta: Um manual de medicina esportiva , St Louis, Sydney.
Leitura adicional
- Arend CF. Ultra-som do ombro. Master Medical Books, 2013. Capítulo gratuito sobre bursas ao redor da articulação do ombro.
- Wilk, Kevin E .; Andrews, James R. (1994). O ombro do atleta . Edimburgo: Churchill Livingstone. ISBN 978-0-443-08847-6.
- Blaine TA, Kim YS, Voloshin I, et al. (2005). A fisiopatologia molecular da bursite subacromial na doença do manguito rotador ". J Shoulder Elbow Surg . 14 (1 Suplemento S): 84S – 89S. doi : 10.1016 / j.jse.2004.09.022 . PMID 15726092 .
- Brox JI, Gjengedal E, Uppheim G, et al. (1999). "Cirurgia artroscópica versus exercícios supervisionados em pacientes com doença do manguito rotador (síndrome do impacto em estágio II): um estudo prospectivo, randomizado e controlado em 125 pacientes com 2 1/2 anos de acompanhamento". J Shoulder Elbow Surg . 8 (2): 102-11. doi : 10.1016 / S1058-2746 (99) 90001-0 . PMID 10226960 .
- Butcher JD, Salzman KL, Lillegard WA (1996). "Bursite da extremidade inferior". Am Fam Physician . 53 (7): 2317–24. PMID 8638508 .
- Donatelli, Robert (2004). Fisioterapia do ombro . Edimburgo: Churchill Livingstone. ISBN 978-0-443-06614-6.
- Handa A, Gotoh M., Hamada K, et al. (2003). “Os fatores de crescimento endotelial vascular 121 e 165 na bursa subacromial estão envolvidos na contratura da articulação do ombro em diabéticos tipo II com doença do manguito rotador”. J. Orthop. Res . 21 (6): 1138–44. doi : 10.1016 / S0736-0266 (03) 00102-5 . PMID 14554230 . S2CID 29665718 .
- Hartley, Anne (1990). Avaliação prática conjunta: um manual de medicina esportiva . St. Louis, MO: Mosby Year Book. ISBN 978-0-8016-2050-8.
- editores (1994). Medicina do Esporte e Reabilitação: Uma Abordagem Específica do Esporte . Hagerstown, MD: Lippincott Williams & Wilkins. ISBN 978-1-56053-133-3.Manutenção de CS1: texto extra: lista de autores ( link )
- Lo IK, Boorman R, Marchuk L, Hollinshead R, Hart DA, Frank CB (2005). "Níveis de mRNA da molécula da matriz na bursa e manguito rotador de pacientes com rupturas de espessura total do manguito rotador". Artroscopia . 21 (6): 645–51. doi : 10.1016 / j.arthro.2005.03.008 . PMID 15944617 .
- Ishii H, Brunet JA, Welsh RP, Uhthoff HK (1997). " " Reações bursais "no rompimento do manguito rotador, na síndrome do impacto e na tendinite calcificada". J Shoulder Elbow Surg . 6 (2): 131–6. doi : 10.1016 / S1058-2746 (97) 90033-1 . PMID 9144600 .
- McAfee JH, Smith DL (1988). "Olécrano e bursite pré-patelar. Diagnóstico e tratamento" . Oeste. J. Med . 149 (5): 607–10. PMC 1026560 . PMID 3074561 .
- Perry J (1983). "Anatomia e biomecânica do ombro no lançamento, natação, ginástica e tênis". Clin Sports Med . 2 (2): 247–70. doi : 10.1016 / S0278-5919 (20) 31406-X . PMID 9697636 .
- Reilly JP, Nicholas JA (1987). "A bolsa cronicamente inflamada". Clin Sports Med . 6 (2): 345–70. doi : 10.1016 / S0278-5919 (20) 31035-8 . PMID 3319205 .Trojian T, Stevenson JH, Agrawal N (2005). "O que podemos esperar das opções de tratamento não operatório para dor no ombro?" . J Fam Pract . 54 (3): 216–23. PMID 15755374 .
- Shamus, Jennifer; Shamus, Eric (2001). Lesões desportivas: prevenção e reabilitação . Nova York: McGraw-Hill Medical Pub. Div. ISBN 978-0-07-135475-2.
- Starr M, Harbhajan K (junho de 2001). "Reconhecimento e gestão de formas comuns de tendinite e bursite" (PDF) . The Canadian Journal of Continuing Medical Education : 155-63. ISSN 0843-994X .
- Trojian T, Stevenson JH, Agrawal N (2005). "O que podemos esperar das opções de tratamento não operatório para dor no ombro?" . J Fam Pract . 54 (3): 216–23. PMID 15755374 .
- van Holsbeeck M, Strouse PJ (1993). "Ultrassonografia do ombro: avaliação da bursa subacromial-subdeltoide" . AJR Am J Roentgenol . 160 (3): 561–4. doi : 10.2214 / ajr.160.3.8430553 . PMID 8430553 .
- Yanagisawa K., Hamada K., Gotoh M., et al. (2001). "A expressão do fator de crescimento endotelial vascular (VEGF) na bursa subacromial está aumentada em pacientes com síndrome do impacto" . J. Orthop. Res . 19 (3): 448–55. doi : 10.1016 / S0736-0266 (00) 90021-4 . PMID 11398859 . S2CID 20098903 .
links externos
| Classificação |
|---|
