Diagnóstico de tuberculose - Tuberculosis diagnosis
| Diagnóstico de tuberculose | |
|---|---|

M. tuberculosis ( tingido de vermelho ) na expectoração
| |
| Propósito | diagnosticado por encontrar Mycobacterium tuberculosis |
A tuberculose é diagnosticada pela descoberta da bactéria Mycobacterium tuberculosis em uma amostra clínica retirada do paciente. Embora outras investigações possam sugerir fortemente a tuberculose como diagnóstico, elas não podem confirmá-lo.
Uma avaliação médica completa para tuberculose (TB) deve incluir um histórico médico, um exame físico, uma radiografia de tórax e um exame microbiológico (de escarro ou alguma outra amostra apropriada). Também pode incluir um teste cutâneo de tuberculina , outras varreduras e raios-X, biópsia cirúrgica.
Histórico médico
A história médica inclui a obtenção dos sintomas de TB pulmonar: tosse produtiva prolongada de três ou mais semanas, dor no peito e hemoptise . Os sintomas sistêmicos incluem febre baixa remitente, calafrios, suores noturnos, perda de apetite, perda de peso, fadiga fácil e produção de expectoração que começa mucóide, mas muda para purulenta . Outras partes do histórico médico incluem exposição prévia à tuberculose, infecção ou doença e condições médicas que aumentam o risco de tuberculose, como a infecção pelo HIV. Dependendo do tipo de população de pacientes pesquisada, apenas 20% ou 75% dos casos de tuberculose pulmonar podem estar sem sintomas.
A tuberculose deve ser suspeitada quando uma doença semelhante à pneumonia persistir por mais de três semanas ou quando uma doença respiratória em um indivíduo saudável não responde aos antibióticos regulares.
Exame físico
Um exame físico é feito para avaliar a saúde geral do paciente. Não pode ser usado para confirmar ou descartar TB. No entanto, alguns achados são sugestivos de TB. Por exemplo, sangue na expectoração, perda significativa de peso e suores noturnos intensos podem ser causados pela tuberculose.
Estudos microbiológicos
 Aglomerados distintos de Mycobacterium tuberculosis incolores formam-se nesta cultura.
| |
| Grama | + |
|---|---|
| Forma | varas |
Um diagnóstico definitivo de tuberculose só pode ser feito através da cultura de organismos Mycobacterium tuberculosis de uma amostra retirada do paciente (na maioria das vezes escarro , mas também pode incluir pus, LCR , tecido biopsiado, etc.). Um diagnóstico feito de outra forma que não por cultura só pode ser classificado como "provável" ou "presumido". Para um diagnóstico que nega a possibilidade de infecção por tuberculose, a maioria dos protocolos exige que duas culturas separadas tenham resultado negativo.
Escarro
Esfregaços e culturas de escarro devem ser feitos para bacilos álcool-ácido resistentes se o paciente estiver produzindo escarro. O método preferido para isso é a microscopia de fluorescência ( coloração com auramina-rodamina ), que é mais sensível do que a coloração convencional de Ziehl-Neelsen . Nos casos em que não há produção espontânea de expectoração, uma amostra pode ser induzida, geralmente por inalação de soro fisiológico nebulizado ou soro fisiológico com solução broncodilatadora. Um estudo comparativo descobriu que a indução de três amostras de escarro é mais sensível do que três lavagens gástricas.
Amostragem alternativa
Em pacientes incapazes de produzir uma amostra de escarro, as fontes alternativas comuns de amostra para o diagnóstico de tuberculose pulmonar incluem lavagens gástricas , esfregaço laríngeo , broncoscopia (com lavagem broncoalveolar, lavagens brônquicas e / ou biópsia transbrônquica ) e aspiração com agulha fina (transtraqueal ou transbrônquica). Em alguns casos, uma técnica mais invasiva é necessária, incluindo biópsia de tecido durante a mediastinoscopia ou toracoscopia .
PCR
Outras micobactérias também são ácido-resistentes. Se o esfregaço for positivo, os testes de PCR ou de sonda genética podem distinguir M. tuberculosis de outras micobactérias. Mesmo que a baciloscopia seja negativa, a tuberculose deve ser considerada e só é excluída após culturas negativas.
De outros
Muitos tipos de culturas estão disponíveis. Tradicionalmente, as culturas têm usado os meios Löwenstein-Jensen (LJ), Kirchner ou Middlebrook (7H9, 7H10 e 7H11). Uma cultura de BAAR pode distinguir as várias formas de micobactérias, embora os resultados possam levar de quatro a oito semanas para uma resposta conclusiva. Novos sistemas automatizados que são mais rápidos incluem o MB / BacT, BACTEC 9000, VersaTREK e o Tubo Indicador de Crescimento de Micobactérias (MGIT). A cultura do ensaio de sensibilidade a drogas por observação microscópica pode ser um método mais rápido e preciso.
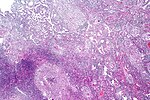
Tuberculose pulmonar caracterizada por inflamação granulomatosa com granulomas epitelioides necrotizantes. Visão de baixo consumo de energia. Mancha H&E .
Tuberculose pulmonar com granulomas necrosantes, coloração H&E .
Tuberculose pulmonar com granulomas necrosantes, visão de grande aumento, coloração H&E .
Radiografia
Raio-X e TC de tórax


Na TB pulmonar ativa, infiltrados ou consolidações e / ou cavidades são frequentemente observados na parte superior dos pulmões, com ou sem linfadenopatia mediastinal ou hilar ou derrame pleural (pleurisia tuberculosa). No entanto, as lesões podem aparecer em qualquer parte dos pulmões. Na TB disseminada, é comum um padrão de muitos nódulos minúsculos nos campos pulmonares - a chamada TB miliar. No HIV e em outras pessoas imunossuprimidas , qualquer anormalidade pode indicar TB ou a radiografia de tórax pode até parecer totalmente normal.
As anormalidades nas radiografias de tórax podem ser sugestivas, mas não necessariamente diagnósticas, de TB. No entanto, radiografias de tórax podem ser usadas para descartar a possibilidade de TB pulmonar em uma pessoa que tenha uma reação positiva ao teste cutâneo de tuberculina e sem sintomas da doença.
Cavitação ou consolidação dos ápices dos lobos superiores do pulmão ou o sinal da árvore em brotamento podem ser visíveis na radiografia de tórax de um paciente afetado. O sinal de árvore em brotamento pode aparecer nas tomografias computadorizadas de tórax de alguns pacientes afetados pela tuberculose, mas não é específico da tuberculose.
FDG PET / CT
FDG PET / CT pode desempenhar vários papéis úteis em pacientes com TB confirmada ou suspeita. Essas funções incluem a detecção de lesões ativas de TB, avaliação da atividade da doença, diferenciação entre doença ativa e latente, avaliação da extensão da doença (estadiamento), monitoramento da resposta ao tratamento e identificação do potencial alvo da biópsia.
Abreugrafia
Uma variante da radiografia de tórax, abreugrafia (do nome de seu inventor, Dr. Manuel Dias de Abreu ) era uma pequena imagem radiográfica, também chamada de radiografia de massa em miniatura (MMR) ou radiografia de tórax em miniatura. Embora sua resolução seja limitada (não permite o diagnóstico de câncer de pulmão , por exemplo), é suficientemente preciso para o diagnóstico de tuberculose.
Muito mais barato do que o raio-X tradicional, o MMR foi rapidamente adotado e amplamente utilizado em alguns países, na década de 1950. Por exemplo, no Brasil e no Japão , as leis de prevenção da tuberculose entraram em vigor, obrigando ca. 60% da população será submetida a triagem MMR.
O procedimento caiu em desuso, pois a incidência de tuberculose diminuiu drasticamente, mas ainda é usado em certas situações, como a triagem de prisioneiros e candidatos à imigração .
Teste imunológico
Ensaio ALS
Anticorpos de secreção de linfócitos ou anticorpo no sobrenadante de linfócitos ou ensaio ALS é um ensaio imunológico para detectar doenças ativas como tuberculose, cólera, febre tifóide, etc. O princípio é baseado na secreção de anticorpos de células B plasmáticas ativadas in vivo encontradas na circulação sanguínea por um curto período de tempo em resposta aos antígenos de TB durante a infecção de TB ativa, em vez de infecção latente de TB.
Sistema transdérmico
Uma abordagem semelhante ao ensaio ALS. O adesivo transdérmico é um método sugerido para detectar M. tuberculosis ativa circulando nos vasos sanguíneos do paciente. Este adesivo de pele contém anticorpos que reconhecem a proteína bacteriana secretada MPB-64 que passa pelos capilares sanguíneos da pele, criando uma resposta imunológica. Se o adesivo detectar essa proteína bacteriana secretada, a pele ao redor ficará vermelha.
Teste de tuberculina
Dois testes estão disponíveis: os testes de Mantoux e Heaf.
Teste cutâneo de Mantoux
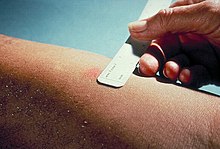
O teste cutâneo de Mantoux é usado nos Estados Unidos e é endossado pela American Thoracic Society e Centros para Controle e Prevenção de Doenças ( CDC ).
Se uma pessoa tiver histórico de teste cutâneo de tuberculina positivo, não é necessário outro teste cutâneo.
Teste de resistência
O teste de Heaf foi usado no Reino Unido até 2005 e é classificado em uma escala de quatro pontos. O teste de Mantoux agora é usado.
Os níveis positivos de teste de Mantoux equivalentes feitos com 10 TU (0,1 ml 100 TU / ml, 1: 1000) são
- Induração de 0–4 mm (Heaf 0 a 1)
- Induração de 5–14 mm (Heaf 2)
- Induração superior a 15 mm (Heaf 3 a 5)
Classificação CDC de reação tuberculínica
Um endurecimento (área elevada e endurecida palpável da pele) de mais de 5–15 mm (dependendo dos fatores de risco da pessoa) para 10 unidades de Mantoux é considerado um resultado positivo, indicando infecção por TB.
- 5 mm ou mais é positivo em
- Pessoa seropositiva
- Contatos recentes de caso de TB
- Pessoas com alterações nodulares ou fibróticas na radiografia torácica consistente com tuberculose antiga curada
- Pacientes com transplantes de órgãos e outros pacientes imunossuprimidos
- 10 mm ou mais é positivo em
- Chegadas recentes (menos de 5 anos) de países de alta prevalência
- Usuários de drogas injetáveis
- Residentes e funcionários de ambientes congregados de alto risco (por exemplo, prisões, lares de idosos, hospitais, abrigos para desabrigados, etc.)
- Pessoal do laboratório de micobacteriologia
- Pessoas com condições clínicas que as colocam em alto risco (por exemplo, diabetes , corticoterapia prolongada , leucemia , doença renal em estágio terminal , síndromes de má absorção crônica , baixo peso corporal, etc.)
- Crianças com menos de 4 anos de idade ou crianças e adolescentes expostos a adultos em categorias de alto risco
- 15 mm ou mais é positivo em
- Pessoas sem fatores de risco conhecidos para TB
- (Observação: os programas de teste cutâneo direcionados devem ser conduzidos apenas entre grupos de alto risco)
A conversão do teste tuberculínico é definida como um aumento de 10 mm ou mais em um período de 2 anos, independentemente da idade.
Vacina BCG e teste cutâneo de tuberculina
Há divergências quanto ao uso do teste de Mantoux em pessoas que foram imunizadas com BCG. A recomendação dos EUA é que, ao administrar e interpretar o teste de Mantoux, a vacinação anterior com BCG seja ignorada; a recomendação do Reino Unido é que os testes de interferon-γ devem ser usados para ajudar a interpretar os testes tuberculínicos positivos. Além disso, o Reino Unido não recomenda o teste tuberculínico em série em pessoas que fizeram BCG (uma parte importante da estratégia dos EUA). Em suas diretrizes sobre o uso de QuantiFERON Gold, os Centros de Controle e Prevenção de Doenças dos Estados Unidos afirmam que, embora o Quantiferon Gold não seja afetado pela inoculação de BCG, os testes de tuberculina podem ser afetados. Em geral, a abordagem dos EUA provavelmente resultará em mais falsos positivos e em mais tratamentos desnecessários com drogas potencialmente tóxicas; a abordagem do Reino Unido é tão sensível em teoria e também deveria ser mais específica, devido ao uso de testes de interferon-γ.
De acordo com as recomendações dos EUA, o diagnóstico e o tratamento da infecção tuberculosa latente (LTBI) são considerados para qualquer pessoa vacinada com BCG cujo teste cutâneo seja de 10 mm ou mais, se alguma dessas circunstâncias estiver presente:
- Esteve em contato com outra pessoa com tuberculose infecciosa
- Nasceu ou residiu em um país com alta prevalência de TB
- Está continuamente exposta a populações onde a prevalência de TB é alta.
Eles foram revisados em detalhes.
Adenosina desaminase
Em 2007, uma revisão sistemática da adenosina desaminase pelo Programa de Avaliação de Tecnologia de Saúde do NHS concluiu "Não há evidências para apoiar o uso de testes ADA para o diagnóstico de TB pulmonar. No entanto, há evidências consideráveis para apoiar seu uso em amostras de líquido pleural para o diagnóstico de tuberculose pleural, onde a sensibilidade era muito alta, e em um grau ligeiramente menor para meningite tuberculosa. Tanto na tuberculose pleural quanto na meningite tuberculosa, os testes de ADA tiveram maior sensibilidade do que quaisquer outros testes. "
Testes de amplificação de ácido nucléico (NAAT)
NAATs para TB são um grupo heterogêneo de testes que usam a técnica de reação em cadeia da polimerase (PCR) ou amplificação mediada por transcrição (TMA) ou outras formas de métodos de amplificação de ácido nucléico para detectar ácido nucléico micobacteriano . Esses testes variam na sequência de ácido nucleico que detectam e variam em sua precisão. Na década de 2000, os dois testes mais comuns disponíveis no mercado eram o teste direto amplificado de Mycobacterium tuberculosis (MTD, Gen-Probe) e o Amplicor (Roche Diagnostics). Em 2007, uma revisão sistemática do NAAT pelo NHS Health Technology Assessment Program concluiu que "a precisão do teste NAAT é muito superior quando aplicado a amostras respiratórias em oposição a outras amostras. Embora os resultados não tenham sido estatisticamente significativos, o teste AMTD parece funcionar melhor do que outros testes comerciais disponíveis atualmente. " O Xpert ® MTB / RIF e o Xpert MTB / RIF Ultra têm alta especificidade no diagnóstico da tuberculose extrapulmonar e é preciso na detecção da resistência à rifampicina. No entanto, os médicos devem confiar no julgamento clínico para diagnosticar a meningite TB quando os resultados da cultura são negativos.
Um estudo observacional antes-depois de 2007 descobriu que o uso do teste MTD reduz a terapia inadequada para tuberculose. O estudo encontrou a precisão do teste MTD da seguinte forma:
Geral
- sensibilidade 92%
- especificidade 99%
Pacientes com esfregaço positivo
- sensibilidade 99%
- especificidade 98%
Pacientes com esfregaço negativo
- sensibilidade 62%
- especificidade 99%
Em 2010, o teste Xpert MTB / RIF , outro NAAT para TB, tornou-se comercialmente disponível e, como disse o CDC em 2015, começou a "revolucionar o controle da tuberculose (TB) ao contribuir para o diagnóstico rápido da doença tuberculosa e da resistência aos medicamentos. O teste detecta simultaneamente o complexo Mycobacterium tuberculosis (MTBC) e a resistência à rifampicina (RIF) em menos de 2 horas. Em comparação, as culturas padrão podem levar de 2 a 6 semanas para o crescimento do MTBC e os testes convencionais de resistência aos medicamentos podem adicionar mais 3 semanas. " O Xpert MTB / RIF Ultra é aprimorado em relação ao teste Xpert MTB / RIF.
Ensaios de detecção de LAM
Testes baseados na detecção do antígeno micobacteriano lipoarabinomanano (LAM) na urina surgiram como testes pontuais para tuberculose (TB). O antígeno LAM é um lipopolissacarídeo presente nas paredes das células micobacterianas, que é liberado de células bacterianas metabolicamente ativas ou em degeneração e parece estar presente apenas em pessoas com tuberculose ativa. O teste com base na urina tem vantagens sobre o teste com base no escarro porque a urina é fácil de coletar e armazenar e não possui os riscos de controle de infecção associados à coleta do escarro.
Em 2015, a OMS recomendou o uso do ensaio Alere Determine TB LAM Ag para pessoas com HIV e contagem de CD4 abaixo de 100 células / μL e naquelas definidas como gravemente doentes de acordo com os critérios da OMS (frequência respiratória> 30 respirações por minuto, temperatura corporal > 39 ° C, frequência cardíaca> 120 batimentos por minuto ou incapacidade de andar sem ajuda). Esta recomendação foi informada por uma revisão sistemática da Cochrane e meta-análise de 12 estudos transversais ou de coorte que mostraram uma sensibilidade agrupada relativamente baixa de 45% e especificidade de 92% contra um padrão de referência microbiológico. Apesar da sensibilidade limitada, o início do tratamento anti-TB guiado por teste reduziu a mortalidade em PVHIV hospitalizadas, imunocomprometidas.
Em 2019, um consórcio internacional de P&D incluindo FIND , Fujifilm , University of Cape Town , Rutgers University , University of Alberta e Otsuka, financiado pelo GHIT, concluiu o desenvolvimento e um primeiro estudo clínico do ensaio Fujifilm SILVAMP TB point-of-care LAM. Comparado com o ensaio Alere Determine TB LAM Ag, o ensaio Fujifilm SILVAMP TB LAM inclui novos anticorpos monoclonais direcionados ao epítopo 5-metiltio-d-xilofuranose (MTX) e uma tecnologia de amplificação de prata para permitir maior sensibilidade diagnóstica em alta especificidade. Um estudo com 968 pacientes HIV + internados em hospitais descobriu que o teste Fujifilm SILVAMP TB LAM tinha uma sensibilidade 28,1% maior do que o Alere Determine TB LAM Ag e o Fujifilm SILVAMP TB LAM poderia diagnosticar 65% dos pacientes com TB ativa em 24 horas. Uma meta-análise com 1.595 pacientes internados e ambulatoriais mostrou sensibilidade de 70,7% e especificidade de 90,9% para o diagnóstico de TB em pessoas vivendo com HIV para Fujifilm SILVAMP TB LAM. O teste mostrou um alto valor preditivo positivo (95,2%) em pacientes ambulatoriais HIV-negativos e tem o potencial de melhorar o diagnóstico rápido de TB com base na urina em populações em geral no ponto de atendimento. Grandes estudos prospectivos estão a caminho.
Ensaios de liberação de interferon-γ
Os ensaios de liberação de interferon-γ (interferon-gama) (IGRAs) são testes relativamente novos para tuberculose. Os IGRAs são baseados na capacidade dos antígenos do Mycobacterium tuberculosis para o antígeno secretor precoce alvo 6 (ESAT-6) e a proteína 10 do filtrado da cultura (CFP-10) para estimular a produção de interferon-gama no hospedeiro. Como esses antígenos estão presentes apenas em poucas micobactérias não tuberculosas ou não em qualquer cepa da vacina BCG, esses testes são considerados mais específicos do que o teste cutâneo da tuberculina.
Os exames de sangue QuantiFERON-TB Gold In-Tube e T-SPOT.TB usam esses antígenos para detectar pessoas com tuberculose. Os linfócitos do sangue do paciente são incubados com os antígenos. Esses testes são chamados de testes de interferon γ e não são equivalentes. Se o paciente já foi exposto à tuberculose anteriormente, os linfócitos T produzem interferon γ em resposta. O QuantiFERON-TB Gold In-Tube usa um formato ELISA para detectar a produção de interferon γ no sangue total. A distinção entre os testes é que o QuantiFERON-TB Gold quantifica a quantidade total de interferon γ quando o sangue total é exposto aos antígenos (ESAT-6, CFP-10 e TB 7.7 (p4)), enquanto as Diretrizes para o uso do FDA O QuantiFERON-TB Gold aprovado foi lançado pelo CDC em dezembro de 2005. Em outubro de 2007, o FDA aprovou o QuantiFERON-TB Gold In Tube para uso nos Estados Unidos.
O ensaio immunospot enzimático (ELISPOT) é outro exame de sangue disponível no Reino Unido que pode substituir o teste cutâneo para diagnóstico. T-SPOT.TB , um tipo de ensaio ELISpot , conta o número de linfócitos T ativados que secretam interferon γ.
Para o diagnóstico de TB latente , três revisões sistemáticas de IGRAs concluíram que os testes observaram uma excelente especificidade para os testes para distinguir TB latente de vacinação anterior.
De acordo com um estudo da Coreia, onde há uma alta prevalência de LTBI, QuantiFERON-TB Gold e T-SPOT.TB têm boa sensibilidade, mas especificidade reduzida para o diagnóstico de TB ativa , devido à sua capacidade de detectar TB latente. Em uma meta-análise publicada recentemente, com dados de países desenvolvidos e em desenvolvimento, QuantiFERON-TB Gold In Tube teve uma sensibilidade combinada para TB ativa de 81% e especificidade de 99,2%, enquanto T-SPOT.TB teve uma sensibilidade combinada de 87,5% e especificidade de 86,3%. Em comparações diretas, a sensibilidade dos IGRAs superou o TST. No entanto, vários estudos subsequentes relataram maior sensibilidade para TST do que para IGRAs em pacientes com TB ativa; um grande estudo relatou uma sensibilidade de 90% para TST e apenas de 81% para o ensaio QuantiFERON-TB Gold.
Um estudo da Universidade de Stanford confirmou que a adição de reforços imunológicos pode tornar o IGRA mais confiável em termos de separação de indivíduos positivos de negativos. Um estudo da Universidade de Southampton mostra que as variações nas temperaturas ambientais podem ter um efeito profundo no desempenho do IGRA. Um estudo publicado recentemente do mesmo grupo também forneceu evidências de que os agentes imunossupressores prejudicam significativamente o desempenho dos IGRAs, levantando questões sobre sua confiabilidade em pacientes imunossupressores. Embora o IGRA tenha substituído o TST na maioria das configurações clínicas, mas a variabilidade é uma preocupação durante a leitura do resultado
Detecção de tuberculose usando ratos treinados
A organização internacional sem fins lucrativos APOPO tem trabalhado com a Sokoine University of Agriculture, na Tanzânia, para treinar ratos africanos com bolsas gigantes ( Cricetomys ansorgei ) para detectar o "cheiro" da tuberculose. Um estudo recente mostra que "os ratos aumentaram a detecção da tuberculose pediátrica em 67,6%" e que treinar essas criaturas poderia ajudar a enfrentar os desafios atuais relacionados ao diagnóstico dessa doença em crianças.
Sistema de classificação de tuberculose usado nos EUA
O sistema de classificação clínica atual para TB (Classe 0 a 5) é baseado na patogênese da doença.
Os Serviços de Cidadania e Imigração dos EUA têm uma classificação adicional de TB (Classe A, B1 ou B2) para imigrantes e refugiados desenvolvida pelos Centros para Controle e Prevenção de Doenças (CDC). O programa de notificação (Classe) B é uma importante estratégia de triagem para identificar recém-chegados com alto risco de TB.
Referências
Leitura adicional
- Lalvani A (novembro de 2003). "Detectando infecção latente: o caminho para um melhor controle da tuberculose" . Tórax . 58 (11): 916–8. doi : 10.1136 / tórax.58.11.916 . PMC 1746498 . PMID 14586040 .
- Nema V (julho de 2012). “Diagnóstico da tuberculose: desafios e oportunidades” . Lung India . 29 (3): 259–66. doi : 10.4103 / 0970-2113.99112 . PMC 3424866 . PMID 22919166 .
Notas
- Exame Médico de Estrangeiros (Refugiados e Imigrantes) - Divisão de Migração Global e Quarentena, CDC ( site ).
- Teste de tuberculina direcionado e tratamento da infecção latente de tuberculose 2000 ATS / CDC ( texto completo , formato PDF ) ( atualizações 2001-2003).