Linfonodo sentinela - Sentinel lymph node

O linfonodo sentinela é o primeiro linfonodo hipotético ou grupo de linfonodos que drenam um câncer. No caso de disseminação cancerosa estabelecida, é postulado que o (s) linfonodo (s) sentinela (s) é / são os órgãos-alvo atingidos principalmente pela metástase de células cancerosas do tumor .
O procedimento do linfonodo sentinela é a identificação, remoção e análise dos linfonodos sentinela de um tumor específico.
Fisiologia
A disseminação de algumas formas de câncer geralmente segue uma progressão ordenada, espalhando-se primeiro para os linfonodos regionais, depois para o próximo escalão de linfonodos e assim por diante, uma vez que o fluxo da linfa é direcional, o que significa que alguns cânceres se espalham de forma previsível a partir de onde o câncer começou. Nesses casos, se o câncer se espalhar, ele se espalhará primeiro para os gânglios linfáticos (gânglios linfáticos) próximos ao tumor antes de se espalhar para outras partes do corpo. O conceito da cirurgia do linfonodo sentinela é determinar se o câncer se espalhou para o primeiro linfonodo de drenagem (chamado de "linfonodo sentinela") ou não. Se o linfonodo sentinela não contiver câncer, existe uma grande probabilidade de que o câncer não se espalhou para nenhuma outra área do corpo.
Usos
O conceito de linfonodo sentinela é importante devido ao advento da técnica de biópsia do linfonodo sentinela , também conhecida como procedimento de linfonodo sentinela . Essa técnica é usada no estadiamento de certos tipos de câncer para ver se eles se espalharam para algum linfonodo, uma vez que a metástase linfonodal é um dos sinais prognósticos mais importantes . Também pode orientar o cirurgião quanto à terapia adequada.
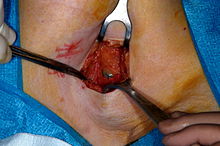
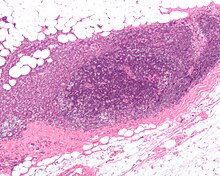
Existem vários procedimentos que envolvem a detecção do nó sentinela:
- Linfocintilografia planar pré-operatória
- Linfocintilografia planar pré-operatória em conjunto com SPECT / CT [TC de fotonemissão única (SPECT) com TC de baixa dose]
- Detecção intraoperatória de corante azul
- Detecção de fluorescência intraoperatória ( cirurgia guiada por imagem de fluorescência )
- Sonda gama intraoperatória / detecção de medidor Geiger
- Injeção pré-operatória ou intra-operatória de nanopartículas de óxido de ferro super paramagnético, detecção usando o instrumento Sentimag
- Cintilografia pós-operatória do espécime principal com aquisição planar
Na atividade clínica diária, que envolve a detecção do linfonodo sentinela e a biópsia do linfonodo sentinela , não é necessário incluir todas as diferentes técnicas listadas acima. Em mãos habilidosas e em um centro com rotinas de som, um, dois ou três dos métodos listados podem ser considerados suficientes.
Para realizar uma biópsia do linfonodo sentinela, o médico realiza uma linfocintilografia, em que uma substância radioativa de baixa atividade é injetada próximo ao tumor. A substância injetada, colóide de enxofre filtrado, é marcada com o radionuclídeo tecnécio-99m . Os protocolos de injeção variam de acordo com o médico, mas o mais comum é uma dose de 500 μCi dividida entre 5 seringas de tuberculina com agulhas de 1/2 polegada e 24 gauge. No Reino Unido, 20 megabecquerels de nanocolóide são recomendados. O colóide de enxofre é ligeiramente ácido e causa uma pequena ardência. Uma massagem suave nos locais de injeção espalha o colóide de enxofre, aliviando a dor e acelerando a absorção da linfa. A imagem cintilográfica é geralmente iniciada 5 minutos após a injeção e o nódulo aparece de 5 minutos a 1 hora. Isso geralmente é feito várias horas antes da biópsia propriamente dita. Cerca de 15 minutos antes da biópsia, o médico injeta um corante azul da mesma maneira. Então, durante a biópsia, o médico inspeciona visualmente os gânglios linfáticos para a coloração e usa uma sonda gama ou um contador Geiger para avaliar quais gânglios linfáticos absorveram o radionuclídeo. Um ou vários nódulos podem absorver o corante e o traçador radioativo, e esses nódulos são designados como linfonodos sentinela . O cirurgião então remove esses gânglios linfáticos e os envia a um patologista para um rápido exame ao microscópio para verificar a presença de câncer.
Um procedimento de secção congelada é comumente empregado (que leva menos de 20 minutos), portanto, se a neoplasia for detectada no linfonodo, uma nova dissecção do linfonodo pode ser realizada. Com o melanoma maligno, muitos patologistas evitam as seções congeladas para uma preparação de espécime "permanente" mais precisa devido ao aumento de casos de falso-negativo com coloração melanocítica.
Vantagens clínicas
Existem várias vantagens no procedimento do linfonodo sentinela. Em primeiro lugar, diminui as dissecções dos linfonodos quando desnecessárias, reduzindo assim o risco de linfedema , uma complicação comum desse procedimento. O aumento da atenção no (s) nódulo (s) identificado (s) como mais prováveis de conter metástases também tem maior probabilidade de detectar micro-metástases e resultar em alterações de estadiamento e tratamento. Seus principais usos são na cirurgia de câncer de mama e melanoma maligno , embora tenha sido usado em outros tipos de tumor ( câncer de cólon ) com algum sucesso. Outros cânceres que foram investigados com esta técnica são câncer de pênis , câncer de bexiga urinária , câncer de próstata , câncer testicular e câncer de células renais .
Vantagens da pesquisa
Como uma ponte para a medicina translacional , vários aspectos da disseminação do câncer podem ser estudados usando a detecção de linfonodo sentinela e biópsia de linfonodo sentinela subsequente. A biologia do tumor relacionada à capacidade metastática, mecanismos de disseminação, o processo EMT-MET ( transição epitelial-mesenquimal ) e imunologia do câncer são alguns assuntos que podem ser investigados de forma mais distinta.
Desvantagens
No entanto, a técnica apresenta desvantagens, principalmente quando usada em pacientes com melanoma. Essa técnica só tem valor terapêutico em pacientes com nódulos positivos. A falha em detectar células cancerosas no linfonodo sentinela pode levar a um resultado falso negativo - ainda pode haver células cancerosas na bacia do linfonodo. Além disso, não há evidências convincentes de que os pacientes que têm uma dissecção completa dos linfonodos como resultado de um resultado positivo do linfonodo sentinela melhoraram a sobrevida em comparação com aqueles que não tiveram uma dissecção completa até mais tarde em sua doença, quando os linfonodos pode ser sentido por um médico. Esses pacientes podem estar tendo uma dissecção completa desnecessária, com o risco concomitante de linfedema .
História
O conceito de linfonodo sentinela foi descrito pela primeira vez por Gould et al. 1960 em um paciente com câncer de glândula parótida e foi implantado clinicamente em larga escala por Cabanas no câncer de pênis. A técnica de radiolocalização do linfonodo sentinela foi co-fundada por James C. Alex, MD, FACS e David N. Krag MD (University of Vermont Medical Center) e eles foram os primeiros a serem pioneiros neste método para o uso de melanoma cutâneo de mama câncer, câncer de cabeça e pescoço e carcinoma de células de Merkel. Ensaios confirmativos ocorreram logo em seguida. Os estudos também foram conduzidos no Moffitt Cancer Center com Charles Cox, MD, Cristina Wofter, MD, Douglas Reintgen, MD e James Norman, MD . Após a validação da técnica de biópsia de linfonodo sentinela, uma série de ensaios clínicos randomizados foram iniciados para estabelecer se a técnica poderia ser usada com segurança para evitar dissecção axilar desnecessária entre mulheres com câncer de mama em estágio inicial. O primeiro desses testes, liderado por Umberto Veronesi no Instituto Europeu de Oncologia , mostrou que mulheres com tumores de mama de 2 cm ou menos poderiam renunciar com segurança à dissecção axilar se seus linfonodos sentinela fossem considerados livres de câncer na biópsia. Os benefícios incluíram menos dor, maior mobilidade do braço e menos inchaço no braço.
Veja também
- ALMANAC , estudo Axillary Lymphatic Mapping Against Nodal Axillary Clearance
Referências
Leitura adicional
- Alex JC, Krag DN (1993). Localização guiada por gama-sonda de nódulos linfáticos ". Oncologia Cirúrgica . 2 (3): 137–43. doi : 10.1016 / 0960-7404 (93) 90001-F . PMID 8252203 .
- Alex JC, Weaver DL, Fairbank JT, Rankin BS, Krag DN (outubro de 1993). "Gamma-probe-oriented lymph node localization in malignant melanoma". Oncologia Cirúrgica . 2 (5): 303–8. doi : 10.1016 / S0960-7404 (06) 80006-X . PMID 8305972 .
- Krag DN, Weaver DL, Alex JC, Fairbank JT (dezembro de 1993). "Ressecção cirúrgica e radiolocalização do linfonodo sentinela no câncer de mama usando uma sonda gama". Oncologia Cirúrgica . 2 (6): 335-9, discussão 340. doi : 10.1016 / 0960-7404 (93) 90064-6 . PMID 8130940 .
- Krag DN, Meijer SJ, Weaver DL, Loggie BW, Harlow SP, Tanabe KK, Laughlin EH, Alex JC (junho de 1995). "Cirurgia de acesso mínimo para estadiamento de melanoma maligno". Arquivos de cirurgia . 130 (6): 654–8, discussão 659–60. doi : 10.1001 / archsurg.1995.01430060092018 . PMID 7539252 .
- Alex JC, Krag DN (janeiro de 1996). "A ressecção guiada por gama-sonda de linfonodos primários radiomarcados". Clínicas de Oncologia Cirúrgica da América do Norte . 5 (1): 33–41. doi : 10.1016 / S1055-3207 (18) 30403-4 . PMID 8789492 .
- Alex JC, Krag DN, Harlow SP, Meijer S, Loggie BW, Kuhn J, Gadd M, Weaver DL (fevereiro de 1998). Localização de linfonodos regionais em melanomas de cabeça e pescoço " . Arquivos de Otorrinolaringologia - Cirurgia de Cabeça e Pescoço . 124 (2): 135–40. doi : 10.1001 / archotol.124.2.135 . PMID 9485103 .
- Alex JC (janeiro de 2004). "A aplicação da radiolocalização do linfonodo sentinela em tumores sólidos de cabeça e pescoço: uma experiência de 10 anos". O laringoscópio . 114 (1): 2–19. doi : 10.1097 / 00005537-200401000-00002 . PMID 14709988 .
links externos
- "Biópsia do linfonodo sentinela com corante azul radiocolloid" . You Tube .
- "Biópsia do linfonodo sentinela" . Cancer Management Handbook . 11 de agosto de 2011.
- "Linfonodo Sentinela" . Conheça o seu corpo .
- "International Sentinel Node Society (ISNS)" .
